Come gestire correttamente l’eritema solare nel nostro paziente? Lesioni Cutanee da abbronzatura: Wound Care e Assistenza infermieristica.
L’eritema solare (o più popolarmente scottatura solare o, più raramente, ustione solare) è, con ogni probabilità, la forma di eritema più nota in assoluto. Con tale espressione ci si riferisce a un’ustione di primo o secondo grado le cui cause sono da ricercarsi in un’esposizione prolungata ai raggi del sole o comunque a fonti di raggi UVB.
La sintomatologia della scottatura solare compare in 1-24 h e, ad eccezione delle reazioni severe, raggiunge il picco entro 72 h (solitamente tra le 12 e le 24 h). Le alterazioni cutanee variano da eritema lieve, con conseguente desquamazione superficiale, al dolore, gonfiore, edema cutaneo e vesciche. Si possono manifestare sintomi sistemici (p. es., febbre, brividi, debolezza, shock), come per un’ustione termica, se è interessata una gran parte della superficie del corpo. Questi sintomi possono essere causati dal rilascio di citochine infiammatorie come IL-1. Nei giorni successivi la pelle molto scottata dal sole può esfoliare.
Le complicanze più comuni della scottatura solare sono infezioni secondarie, pigmentazione a macchie permanenti e significativo aumento del rischio di cancro della pelle. La cute esfoliata può essere estremamente sensibile alla luce solare per molte settimane.
I soggetti più a rischio di eritema solare sono quelli appartenenti ai fototipi 1, 2 e 3 ma se l’esposizione ai raggi UVB sono prolungate e ripetute, anche i soggetti con pelle più scura possono essere colpiti da eritema. Un altro fattore di rischio riguarda il tipo di pelle. Le persone con pelle chiara sono quelle più soggette alle scottature solari, poiché i loro melanociti faticano a produrre melanina, la sostanza che promuove l’abbronzatura e protegge naturalmente la pelle dai raggi UV. Le persone differiscono molto nella loro sensibilità e nella loro risposta all’esposizione solare, in base principalmente alla quantità di melanina presente nella loro cute. La cute è stata classificata in 6 fototipi (da I a VI) in base alla progressiva minore sensibilità al danno solare. La classificazione si basa sulle variabili interconnesse di colore della pelle, sensibilità agli UV e risposta all’esposizione solare. La cute di fototipo I è bianca o molto leggermente pigmentata, molto sensibile alla luce UV, non presenta alcuna pigmentazione immediata, si ustiona sempre facilmente e non si abbronza mai. La cute di fototipo VI è marrone scuro o nero, è la più protetta dai raggi UV, ed è di colore scuro intenso nero-marrone con o senza esposizione al sole. Tuttavia, le persone di pelle scura non sono immuni agli effetti del sole e la pelle pigmentata di scuro può sviluppare danni solari con un’esposizione forte o prolungata. Gli effetti a lungo termine dell’esposizione ai raggi UV in persone di pelle scura sono gli stessi di quelli riscontrati nelle persone di pelle chiara, ma compaiono spesso in ritardo e sono meno gravi perché la melanina nella loro pelle fornisce una protezione naturale agli UV.
Le persone con capelli biondi o rossi sono particolarmente suscettibili agli effetti acuti e cronici delle radiazioni UV. In molte delle persone con i capelli chiari si verifica un’irregolare attivazione dei melanociti che determina la comparsa di lentiggini.
Non vi è alcuna pigmentazione della pelle nelle persone affette da albinismo a causa di un difetto nel metabolismo della melanina. Chiazze di depigmentazione sono presenti in pazienti con vitiligine a causa della distruzione immunologica dei melanociti. Questi e qualsiasi altro gruppo di persone che non sono in grado di produrre melanina a un ritmo rapido e completo sono particolarmente sensibili ai danni del sole.
Anche più degli adulti, i bambini dovrebbero essere protetti dal sole. Non solo perché avendo la pelle molto sottile sono molto più sensibili al danno da UV, ma anche perché le scottature solari in età pediatrica sono molto pericolose e aumentano il rischio di sviluppare melanoma (tumore della pelle) in età adulta. Per questi motivi i bambini fino ad un anno di età non andrebbero mai esposti direttamente ai raggi solari.
Quello che invece è necessario evitare è continuare, nelle giornate successive alla comparsa di eritema, a esporsi ai raggi solari. Si deve anche evitare di grattare la pelle. Può essere talvolta difficile resistere all’inevitabile prurito, ma il grattarsi darebbe solo un sollievo temporaneo e finirebbe per peggiorare il quadro clinico. Non vanno poi rotte le vescicole e le bolle eventualmente formatisi sulla pelle perché si aumenterebbero i rischi di processi infettivi.
Per attenuare il dolore e il bruciore si può fare una doccia con acqua fredda o al limite strofinare in modo molto delicato, sulle parti interessate, una borsa del ghiaccio avvolta in un panno di cotone.
Le ustioni solare sono una reazione più grave che può andare dal primo al secondo grado e si caratterizzano per forte dolore, lieve gonfiore e arrossamento delle zone colpite. Talvolta causano anche febbre, brividi di freddo, nausea e a volte le zone ustionate si riempiono di vescicole e bolle di liquido trasparente. Bisogna far ricorso a una visita medica quando il dolore persiste e non migliora per 48 ore, compare una febbre superiore ai 39°C, o si presentano vomito diarrea, brividi e aumento della frequenza respiratoria e facilità allo svenimento.
Le ustioni solare di primo grado interessano solo lo strato superiore dell’epidermide. Le ustioni solari,invece, di secondo grado interessano l’epidermide e il derma. Più dettagliatamente, si possono distinguere tre livelli di ustione solare :
- ustione solare di primo grado: sono le scottature più comuni che solitamente si manifestano con dolore al tatto, pelle arrossata e molto secca, brividi di freddo e febbre in alcuni casi. Queste ustioni solari interessano gli strati superficiali della pelle,
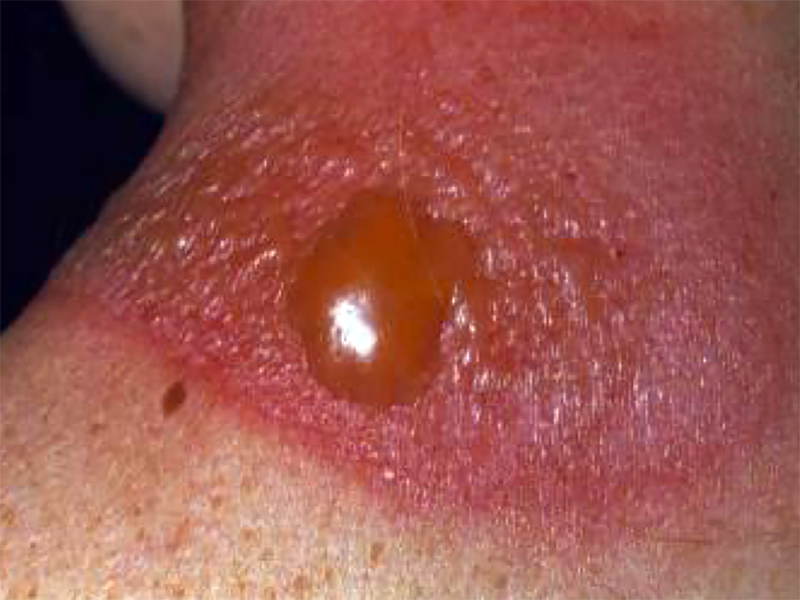
- ustione solare di secondo grado: anche in questo caso può verificarsi la sensazione di brividi accompagnati da febbre. L’epidermide è dolorante e può presentare anche eritema solare, composto da tante bollicine vicine tra loro. Una volta che queste vescicole “scoppiano” la pelle si squama permettendo al nuovo strato di emergere. Può verificarsi anche l’edema solare, ovvero la pelle risulta gonfia e arrossata. Scottature di questo tipo coinvolgono sempre gli strati superficiali della pelle,
- ustione solare di terzo grado: è raro che una persona riesca a raggiungere un livello così grave di ustione solare. In ogni caso, i sintomi tipici delle scottature solari di terzo grado sono febbre alta e dolori non solo al contatto con la pelle, ma anche articolari. La pelle è rossa e si ricopre di bolle e vesciche che si aprono, favorendo lo sviluppo di infezioni cutanee. In questo caso sono coinvolti anche gli strati più profondi del tessuto cutaneo e nei casi estremi il paziente deve essere immediatamente trasportato al pronto soccorso.
Fondamentale è scegliere la crema solare più adatta. Nei bambini meglio utilizzare sempre una crema con fattore di protezione 50 contenenti Plusolina, vitamina E, acido ialuronico etc.
Per evitare di scottarsi è opportuno usare una crema solare adatta al proprio fototipo, applicarla ogni 2-3 ore, quando si esce dall’acqua o ci si fa una doccia . Inoltre, è opportuno esporsi al sole con gradualità, evitando le ore più calde. È molto utile anche rinfrescare spesso la temperatura cutanea facendo docce frequenti o nebulizzando sulla pelle della semplice acqua. Se si è soggetti a episodi di eritema, è consigliabile consumare cibi di colore rosso, come pomodori e frutti di bosco, ricchi di bioflavonoidi e licopene. Queste sostanze contribuiscono ad aumentare l’ elasticità dei capillari.
Nell’ ambulatorio infermieristico di Wound Care del Distretto Socio Sanitario Unico di via Ancona di Taranto vengono gestiti pazienti con ustione da eritema solare .
Le lesioni da ustioni di primo grado vengono trattati con :
- soluzione per irrigazione delle lesioni ,
- garze impregnate di fitostimolina.
Le lesioni da ustioni di secondo grado con il letto della ferita pulito vengono trattate con:
- soluzione per irrigazione delle lesioni ,
- Sulfaldiazina d’Argento,
- garze grasse così come evidenzia lo studio (Künzi & Wedler, 2004).
Inoltre, bisogna sottolineare che non c’è bisogno della prescrizione dell’ antibiotico da parte del medico perché statisticamente i 2/3 delle bruciature che non superano il 30% della superficie corporea possono essere trattate anche senza . Infatti è stato dimostrato attraverso studi ,che la prescrizione superflua di antibiotici può portare a resistenze (Künzi & Wedler, 2004).
Nelle lesioni, invece, da ustioni di secondo grado con il letto della ferita infetto, vengono trattate:
- con soluzione per irrigazione delle lesioni ,
- vengono rimosse le escare o lo strato di collageno ogni volta che si cambia la medicazione,
- si utilizza una medicazione da umida a secca per facilitare l’asportazione dei tessuti necrotici, nel caso nella ferita si osservi una formazione continua di escare,
- si applica uno strato sottile di sulfadiazina argentica ,
- si raccomanda al paziente di fare attenzione a eventuali segni e sintomi di infezione.
Gli innumerevoli cambiamenti (legislativi, culturali, formativi) avvenuti nella professione infermieristica nell’ultimo decennio, hanno avuto una ripercussione positiva anche sul ruolo dell’infermiere esperto Wound Care , ove è divenuto a pieno titolo un componente dello staff insostituibile, autorevole e con un suo specifico ruolo nella presa in carico globale del paziente. Certamente l’infermiere è, per definizione e per specifico professionale, un professionista sanitario che ricopre un ruolo fondamentale all’interno del processo di cura, le cui funzioni devono essere riconoscibili e insostituibili, con capacità organizzative e gestionali, con responsabilità e autonomia proprie, in grado di operare al fianco di altri operatori sanitari, in équipe, verso un’unica direzione: la salute dell’uomo malato o sano. L’ulteriore progresso che recentemente è stato avviato, ha previsto una partecipazione attiva dell’infermiere alla pianificazione dell’assistenza e ai processi decisionali, attraverso la costruzione e l’utilizzo della scheda di pianificazione assistenziale, e quindi la creazione di una vera cartella infermieristica, con la conseguente istituzione della figura dell’infermiere case manager, a supporto del nuovo percorso organizzativo. È percorrendo il profilo professionale, in ogni sua declinazione, che risulta evidente come l’infermiere esperto Wound Care è impegnato e coinvolto in ogni ambito professionale:
- identifica i bisogni di assistenza infermieristica della persona e della collettività e formula i relativi obiettivi anche di educazione e addestramento del paziente e della famiglia stessa;
- agisce sia individualmente sia in collaborazione con gli altri operatori sanitari e sociali, tramite momenti codificati (debreafing) in cui l’equipè definiscono problemi assistenziali e i relativi obiettivi per ogni singolo paziente;
- per l’espletamento delle funzioni si avvale, ove necessario, dell’opera del personale di supporto;
- contribuisce alla formazione del personale di supporto, garantisce l’attività di tutoraggio agli studenti del corso di laurea in infermieristica , concorre direttamente all’aggiornamento relativo al proprio profilo professionale e alla ricerca con la responsabilità di aggiornare la propria pratica clinica sulla base delle migliori evidenze cliniche.
Bibliografia.
- Bale, S., & Jones, V. (2007). Assistenza infermieristica nella cura delle lesioni cutanee (2 ed.) (A. Umbrello, & E. Magnaghi trad.). Busto Arsizio, Italia: Alfa Print. (Originariamente pubblicato nel 2006).
- Calosso, A. (2004). Le lesioni cutanee. Roma, Italia: Carocci Faber.
- Do sunscreens have a role in preventing skin cancer? DTB 2011;49:69-72.
- Hess, CT. Nurse’s Clinical Guide: Wound Care. Springhouse, Pa: Springhouse Corp; 1995:1-14, 74-81, 92-260.
- Hess, C.T. (1999). Guida Clinica alla cura delle lesioni cutanee (A. Bellingeri, trad.). Lodi, Italia: La Fenice Grafica. (Originariamente pubblicato nel 1998).
- Lin JS et al. Behavioral Counseling to Prevent Skin Cancer: Systematic Evidence Review to Update the 2003 U.S. Preventive Services Task Force Recommendation [Internet]. Agency for Healthcare Research and Quality (US); 2011 Feb. Report No.: 11-05152-EF-1.
- Strohal, R., Apelqvist, J., Dissemond, J., Jordan O’Brien, J., Piaggesi, A., Rimdeika, R., Young, T. (2013). EWMA document: debridement. An updated overview and clarification of the principle role of debridement (C. Caula per AISLeC, trad.). Journal Wound Care, 22(1), 1-52.
- The Joanna Briggs Institute [JBI]. (2006). Detersione della ferita: Soluzioni, tecniche e pressione (F. Bidoggia, trad.). Best Practice: Eidence based informazion sheets for health professionals, 10(2).



[…] Assistenza infermieristica a pazienti con lesioni cutanee da abbronzatura. proviene da AssoCareNews.it – Quotidiano Sanitario […]