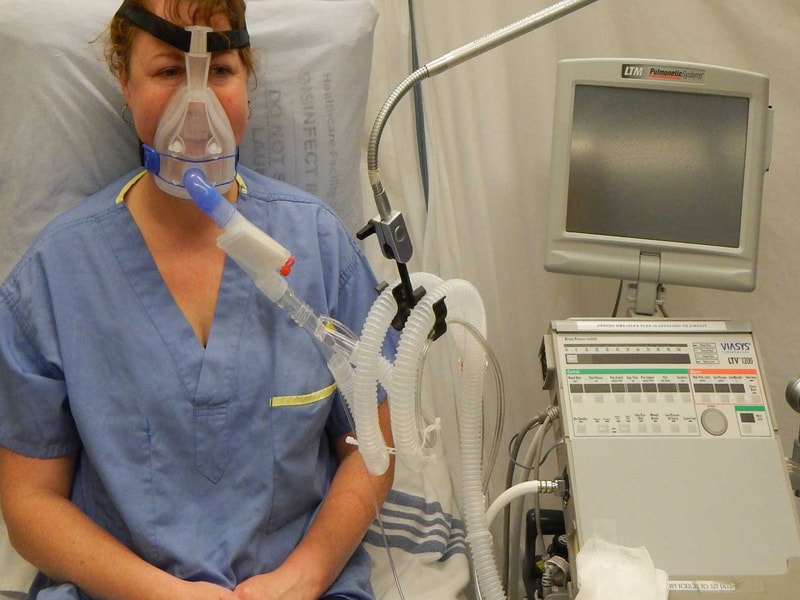
Infermieri protagonisti nella gestione della Ventilazione meccanica non invasiva.
La Non Invasive Ventilation (NIV) è una modalità di ventilazione che non si avvale dell’utilizzo di sistemi cruenti come il tubo endotracheale o la cannula endotracheale o la cannula tracheostomica, ma di interfacce come una maschera oronasale, facciale, o del cosiddetto casco o scafandro. A prescindere dal presidio utilizzato, esso permette di erogare una pressione positiva nelle vie aeree.
La NIV rappresenta un efficace trattamento per l’insufficienza respiratoria ipercapnica, l’edema polmonare acuto ed ARDS.
La NIV è controindicata per pazienti che presentano quadri di asma, barotraumi, traumi facciali, chirurgia recente delle vie aeree superiori e del tratto gastronintestinale, ostruzione fissa delle vie aeree, vomito o secrezioni bronchiali eccessive, gravissima ipossia, agitazione, confusione e sopore.
Vediamo innanzitutto come funziona.
Il paziente inizia una respirazione spontanea e il ventilatore fornisce una pressione positiva costante, in questo modo, sarà il paziente a stabilire sia la frequenza respiratoria, che l’inizio della fase inspiratoria ed espiratoria, mentre il ventilatore fungerà da supporto. Dunque, la NIV è indicata quando è presente un’attività respiratoria spontanea che, tuttavia, non è in grado di sostenere un’adeguata ventilazione alveolare. Il vantaggio principale è quello di evitare l’intubazione del paziente, preservando le vie aeree dai traumi causati dalla ventilazione invasiva. Il ventilatore deve avere una batteria interna con autonomia, deve essere di dimensioni ridotte (anche perché si sta diffondendo anche per i pazienti che devono essere gestiti a domicilio), deve avere un facile accesso al menù e, soprattutto, gli allarmi devono essere ben udibili e visibili. Il circuito ventilatorio può essere singolo, in tal caso il paziente inspira ed espira dalla stessa via, o doppio, presenta una via di inspirazione ed una di espirazione
collegate con una Y all’estremità. Inoltre, deve essere presente un filtro antibatterico, applicato dalla parte inspiratoria del circuito. Nel caso di circuito singolo, devono essere presenti sistemi espiratori tra la maschera e il circuito oppure la maschera deve presentare una valvola unidirezionale per l’espirazione.
Il circuito va sostituito una volta al mese.
Per quanto riguarda le interfacce, la maschera oronasale sicuramente ha maggior comfort e tollerabilità, tuttavia si usa preferibilmente a bocca chiusa; permette al paziente di alimentarsi, di espettorare e di comunicare e viene, perciò, utilizzata soprattutto per i pazienti claustrofobici. Ha un minor rischio di dislocazione, un minor spazio morto, e non da aerofagia. Non può essere il presidio idoneo in caso di riniti, stenosi nasali, grave dispnea e traumi.
La maschera facciale, invece, garantisce una ventilazione più sicura, con minori perdite d’aria, e consente di respirare con la bocca aperta. Gli svantaggi sono: claustrofobia, irritazione oculare, lesioni da pressione e secchezza delle mucose.
Il monitoraggio del paziente deve comprendere:
- Comfort Stato di coscienza;
- Movimenti respiratori;
- Utilizzo della muscolatura accessoria;
- Valutazione dell’adattamento del paziente al ventilatore.
Vanno costantemente monitorati:
- frequenza respiratoria;
- SpO2;
- PaCO2;
- PaO2/FiO2.
La maschera total face copre l’intero volto, tuttavia ha un maggiore spazio morto.
“Le maschere facciali sono le interfacce di prima scelta in urgenza, perché il paziente in insufficienza respiratoria acuta, con lo scopo di ridurre le resistenze respiratorie, presenta una respirazione orale. I vantaggi delle maschere facciali comprendono il fatto che hanno delle perdite ridotte e possono essere posizionate secondo il comfort del paziente. Tuttavia, hanno anche degli svantaggi che comprendono l’impossibilità di utilizzarle in caso di vomito per l’elevato rischio di aspirazione, la claustrofobia, le escoriazioni (nasali con la maschera oronasali, frontali con la full face), la difficoltà a tossire e a parlare, che fa sentire il paziente isolato dal mondo, e, nel caso delle maschere full face, la scarsa tolleranza del flusso dell’aria sugli occhi. Il casco è uno scafandro, che include anche il collo, senza venire a contatto diretto con la cute del viso e che si aggancia con delle bretelle sotto le ascelle del paziente. I vantaggi del casco sono dati dalle perdite minime di aria, l’assenza di lesioni cutanee, il rischio ridotto di distensione gastrica e aspirazione. Tuttavia anche con questa interfaccia è difficile intervenire in caso di vomito, anche se è più facile introdurre sistemi di aspirazione, inoltre il rumore al suo interno è molto forte e può causare dolore e complicanze locali a livello ascellare e del collo a causa dei sistemi di ancoraggio. In caso di scarsa tolleranza da parte del paziente delle maschere facciali, il casco ne è una valida alternativa, soprattutto perché è anche molto utile per evitare alcuni effetti collaterali delle maschere facciali, come le lesioni da pressione; è meglio tollerato nei trattamenti prolungati e può essere utilizzato in caso di ustioni, traumi e malformazioni facciale” (1)
“Prima di iniziare a ventilare un paziente con NIV devono essere impostati i parametri di ventilazione che sono principalmente: per i ventilatori pressumetrici le pressioni di ventilazione (inspiratoria ed espiratoria, IPAP/EPAP) e per i volumetrici il volume inspiratorio e la PEEP (pressione di fine espirazione). Deve poi essere impostata la rampa, cioè la rapidità con la quale viene raggiunta la pressione inspiratoria, il trigger, cioè la sensibilità del sistema che “innesca” la fase inspiratoria quando il paziente inizia una respirazione spontanea. In ultimo deve essere impostata una frequenza respiratoria di sicurezza, cioè quando il paziente, con la sua respirazione spontanea, scende al di sotto di una soglia limite il ventilatore eroga un atto respiratorio non triggerato dal paziente.” (2)
Il paziente deve essere posizionato con il torace sollevato di 45°, e la maschera deve essere fissata con apposite fasce in modo che aderisca bene e che non avvengano perdite.
Il monitoraggio del paziente deve comprendere:
- Comfort Stato di coscienza;
- Movimenti respiratori;
- Utilizzo della muscolatura accessoria;
- Valutazione dell’adattamento del paziente al ventilatore.
Vanno costantemente monitorati:
- frequenza respiratoria; SpO2;
- PaCO2;
- PaO2/FiO2;il pH, per cui sarà necessario effettuare diversi prelievi per EmoGasAnalisi arteriosa.
- Dolore nasale;
- Lesioni da pressione;
- Distensione gastrica;
- Asincronismo paziente-ventilatore;
- Insonnia;
- Dolori auricolari;
- Claustrofobia;
- Chiusura della glottide;
- Rinorrea;
- Secchezza delle fauci.
Bibliografia
1) Infermieri e NIV: interventi per migliorare la compliance del paziente. S. Gallina & M. Drusian. Università degli Studi di Padova. A.a. 2014/2015;
2) Ruolo del Nursing nella Ventilazione Non Invasiva. A. Gambella et Al. Università degli Studi di Sassari. A.a. 2007/2008.