In cosa consiste la valutazione delle lesioni cutanee mediante Scala Exton Smith. Il ruolo dell’Infermiere esperto in Wound Care.
La Scala di Exton Smith rappresenta uno strumento sensibile per valutare il rischio di sviluppare una lesione da decubito.
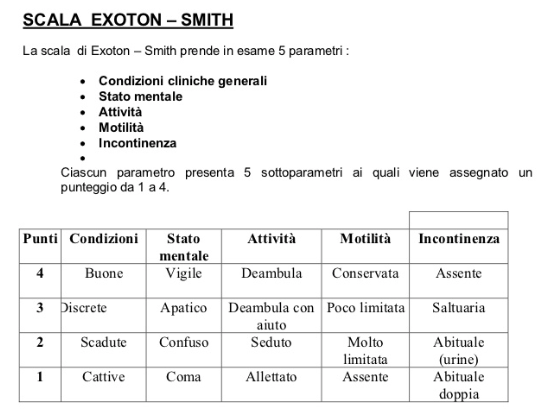
Scala Exton Smith.
La Scala Exton Smith prende in considerazione i seguenti elementi:
- lo stato fisico generale;
- lo stato mentale;
- la deambulazione;
- la motilità;
- la continenza del paziente.
A ciascuno di questi parametri viene attribuito un punteggio da 1 (peggiore) a 4 (migliore). Il rischio di contrarre lesioni da decubito diminuisce quasi linearmente con l’aumentare del punteggio. Tale rischio è infatti lieve con un punteggio da 14 a 12. E’ invece elevato se il punteggio è inferiore o uguale a 12.
Come si può evincere da questo schema vi sono le domande che vengono utilizzate da tutti gli infermieri e anche nell’ ambulatorio di Wound Care del Distretto Socio Sanitario Unico di via Ancona quando viene compilata la cartella infermieristica nel momento in cui viene stilato in maniera dettagliata il piano assistenziale del paziente considerandolo come “unico ed irripetibile”.
La classificazione delle ulcere da decubito secondo NPUAP distingue:
- I° STADIO: eritema fisso non riducibile alla digito-pressione, con cute integra.
- II° STADIO: ferita a spessore parziale che coinvolge l’epidermide e o il derma. La lesione è superficiale e clinicamente si presenta come abrasione, una vescicola o un cratere poco profondo.
- III° STADIO: ferita a tutto spessore che implica danno o necrosi del tessuto sottocutaneo e che si estende fino alla sottostante fascia muscolare ma senza attraversarla.
- IV° STADIO: ferita a tutto spessore con estesa distruzione dei tessuti, necrosi o danno ai muscoli, ossa e strutture di supporto (es. tendini, capsula articolare, ecc.). Spesso presenti tratti sottominati o fistolosi.
Le zone più soggette alla formazione delle ulcere da decubito sono:
- il sacro;
- i talloni;
- la parte laterale dei malleoli;
- il grande trocantere;
- la tuberosità ischiatica.
L’adeguata nutrizione è importante nella prevenzione e nel trattamento delle ulcere da pressione. Una dieta ricca di proteine con sufficienti calorie, vitamine e minerali può mantenere normali le condizioni dei tessuti e favorirne la guarigione. In presenza di ulcere l’infermiere deve esplorare le possibili variabili scatenanti, tentare con solerzia di ridurne al massimo gli effetti e proporre una cura per il trattamento della lesione.
La prevenzione delle lesioni da decubito, gioca quindi, un ruolo fondamentale e si basa innanzitutto sull’identificazione dei fattori di rischio.(Keast, 2007).
La strutturazione della valutazione del rischio, è il punto focale della prima fase della prevenzione, ovvero, l’assestment che richiede un’ approccio olistico alla persona e una raccolta rigorosa di informazioni sulle condizioni generali dell’assistito (anamnesi patologica prossima e remota), sulla valutazione della mobilità e sulla valutazione completa della cute.
Infatti si considera un paziente a rischio nei seguenti casi:
- anamnesi positiva per lesioni da pressione;
- soggetti costretti a letto o sulla sedia e o non in grado di muoversi in modo completamente autonomo;
- presenza di alterazione dell’integrità cutanea.
Inoltre sono da considerare l’impatto dei seguenti fattori nello sviluppo di Lesioni da Decubito:
- Indicatori nutrizionali;
- Fattori che influenzano la perfusione e ossigenazione;
- Umidità della pelle;
- Età avanzata;
- Frizione e forze di taglio;
- Percezione sensoriale. (EPUAP & NPUAP, 2009, Anders, et al., 2010, ).
La valutazione del rischio deve essere effettuata al momento della presa in carico assistenziale e ripetuta nel momento in cui le condizioni cliniche del paziente peggiorino, attraverso uno strumento di rilevazione valido. (Anders, et al., 2010, Niederhauser, A., et al., 2012).
Le medicazioni utilizzate per la prevenzione delle Lesioni da Decubito rappresentano presidi aggiuntivi in associazione ai protocolli standard di prevenzione, che hanno come principi cardine l’insieme di misure denominate SSKIN:
- superficie di supporto in grado di ridistribuire la pressione;
- ispezione regolare della cute;
- cambio regolare di postura (riposizionamento);
- gestione dell’incontinenza e dell’umidità;
- controllo della nutrizione.
Nell’ambito di quella che è definita la scelta appropriata della medicazione, le recenti linee guida a cura di NICE e di NPUAP/EPUAP/PPPIA raccomandano di utilizzare medicazioni che promuovono l’ambiente umido e garantiscono l’isolamento termico mantenendo stabile la temperatura fisiologica. Nello specifico, la medicazione è chiamata a controllare l’essudato presente, senza però essiccare il letto della ferita e nel contempo preservando l’integrità della cute perilesionale mantenendola asciutta.
Altri elementi da tenere in considerazione al momento della selezione della medicazione includono:
- la necessità di gestire la carica batterica;
- la natura e il volume di essudato;
- la condizione del tessuto nel letto della Lesione da Pressione;
- la condizione della cute perilesionale;
- le dimensioni, profondità e sede della Lesione da Pressione;
- la presenza di tunnel e o tratti sotto minati;
- gli obiettivi dell’individuo con Lesioni da Pressione.
La medicazione dovrebbe essere sostituita prima della scadenza programmata soltanto:
- nel momento in cui essa non appare più in grado di gestire il materiale assorbito (es., la medicazione è satura e la sua capacità assorbente è esaurita), o si verifica fuoriuscita di essudato;
- quando perde integrità (es., fissaggio staccato; infiltrazione di materiale contaminante; ecc), poiché viene a mancare l’effetto-barriera contro le contaminazioni esterne. Se ciò accade di frequente, occorre rivedere la scelta della medicazione.
La contaminazione batterica di grado elevato deve essere considerata una complicanza nell’ambito del trattamento delle lesioni da decubito e come tale deve essere evitata.
Quindi in presenza di:
- secrezione giallastra, color miele, indice di contaminazione da batteri gram+;
- secrezione verdastra e maleodorante indice di infezione da pseudomonas;
- ipertermia.
Si sospetterà l’infezione della lesione, che dovrà essere confermata attraverso un esame colturale che non deve essere effettuato sulle secrezioni presenti sulla lesione.
Risulta attendibile un esame culturale con la seguente procedura:
- pulire la lesione;
- infiltrare soluzione fisiologica nei tessuti perilesionali;
- applicare il tampone sul liquido che fuoriesce dai tessuti.
Le lesioni da decubito vengono contaminate più frequentemente da:
- Pseudomonas Aeuriginosa;
- Stafiloccocco Aureus;
- Proteus Mirabilis.
L’Esperto Wound Care può trovarsi generalmente, in due situazioni:
- la prima è che il paziente che presenta la lesione da decubito infetta, giunge per la prima volta alla sua osservazione;
- la seconda che l’infezione complica la lesione nel corso del trattamento.
A qualsiasi stadio le ulcere da decubito possono essere dolorose o pruriginose, ma è possibile che non siano avvertite da pazienti con riduzione dello stato di coscienza o della sensibilità.
La gestione accurata della ferita comporta la pulizia, lo sbrigliamento, e le medicazioni.
La detersione deve essere effettuata all’inizio e a ogni cambio di medicazione. Disinfettanti (iodio e acqua ossigenata) e antisettici possono danneggiare il tessuto di granulazione e pertanto devono essere evitati.
Lo sbrigliamento è necessario per rimuovere i tessuti necrotici. Il tessuto necrotico è un mezzo per la crescita batterica e blocca la normale guarigione della ferita. I metodi comprendono:
Sbrigliamento meccanico:
Questa metodica utilizza l’idroterapia (getti d’acqua) e più comunemente medicazioni wet-to-dry. La detersione delle ferite mediante irrigazione a pressioni opportune può anche determinare un debridement meccanico. Lo sbrigliamento meccanico rimuove i residui necrotici dalla superficie della ferita e deve essere fatto solo su ferite con essudato poco adeso. Nelle medicazioni bagnato-asciutto, l’essudato e il tessuto necrotico aderiscono a una garza mentre si asciuga, in modo che la rimozione della garza ripulisca la ferita. Questo metodo dev’essere usato con cautela, perché i cambi di medicazione sono dolorosi e possono rimuovere il sottostante tessuto di granulazione sano.
Curettage (sbrigliamento chirurgico):
Questo metodo comporta l’uso di un bisturi sterile o forbici per rimuovere escara e necrosi di spessore. Lo sbrigliamento di piccole escare può essere eseguito al letto del paziente, mentre quello di superfici estese o profonde (p. es., se sono esposte ossa, tendini, o articolazioni sottostanti) va eseguito in sala operatoria. Il curettage deve essere eseguito con urgenza in caso di avanzamento della cellulite o per lesioni che possono causare sepsi.
Sbrigliamento autolitico:
Le medicazioni sintetiche occlusive (idrocolloidi o idrogel) o semi-occlusive (pellicola trasparente). Le medicazioni sono utilizzate per facilitare la digestione dei tessuti morti da parte degli enzimi già normalmente presenti nella ferita. Il debridement autolitico può essere utilizzato per piccole ferite poco essudanti. Questo metodo non deve essere utilizzato se si sospetta un’infezione della ferita.
Debridement enzimatico:
Questa tecnica (mediante l’utilizzo di collagenasi, papaina, fibrinolisina, deoxyribonucleasi, o streptochinasi/streptodornasi) può essere impiegata nei pazienti con minimo tessuto fibrotico o necrotico all’interno dell’ulcera. Può essere utilizzato anche per i pazienti i cui tutori non sono addestrati ad eseguire sbrigliamento meccanico o per i pazienti che non possono sottoporsi a un intervento chirurgico. Questa è più efficace dopo caute e prudenti incisioni trasversali sulla lesione con un bisturi per migliorare la penetrazione.
Biochirurgia:
la terapia con larva medica è utile per rimuovere selettivamente il tessuto necrotico morto. Le larve (larve di mosca) mangiano solo tessuti morti. Questo metodo è più utile in pazienti che presentano ossa, tendini, e articolazioni esposti nella ferita dove il curettage è controindicato.
La prevenzione delle Lesioni da Decubito richiede:
- Identificazione dei pazienti ad alto rischio;
- Cambio di posizione;
- Scrupolosa cura della pelle e igiene;
- Evitare l’immobilizzazione.
Il trattamento e la prevenzione si sovrappongono notevolmente. Il cardine della prevenzione è il frequente cambiamento di posizione. La pressione non deve essere continua su ciascuna superficie ossea maggiore di 2 h.
Nell’ambulatorio di Wound Care del Distretto Socio Sanitario Unico di Taranto vengono trattati pazienti con lesioni da decubito.
Dopo aver eseguito un’accurata anamnesi infermieristica e dopo aver osservato attentamente la lesione si procede nelle seguenti fasi:
- sbrigliamento;
- pulizia della lesione con soluzione per irrigazione;
- applicazione delle medicazioni avanzate in base alle caratteristiche delle lesioni.
Il trattamento deve essere eseguito all’interno di percorsi diagnostici, terapeutici ed assistenziali che prevedano un approccio di tipo multidisciplinare e multi professionale.
È necessaria pertanto una flessibilità nella scelta dei prodotti da utilizzare. Vanno privilegiati prodotti che consentono di conservare l’integrità fisiologica della lesione.
La medicazione ideale dovrebbe proteggere la ferita, essere biocompatibile e fornire l’idratazione necessaria.
Nel corso degli anni la professione infermieristica è sempre stata in continua evoluzione sviluppando determinate competenze.
L’infermiere infatti può essere definito come “un’ esperto di cura” che è in possesso di conoscenze anatomiche, abilità cliniche e procedurali, attitudine professionale diretta verso una cura in cui il paziente è al centro. Vengono messe in atto queste competenze per raccogliere e interpretare le informazioni per prendere decisioni cliniche appropriate e attuare diagnosi e terapie corrette, sempre nei confini della loro disciplina, delle conoscenze personali e del setting in cui è il paziente (Frank, 2005).
Bibliografia Scala Exton Smith.
- Ackroyd-Stolarz, S. (2014). Improving the prevention of pressure ulcers as a way to reduce health care expenditures. Canadian Medical Association Journal, 186(10), 370- 371.
- Agency for Health Care Policy and Research. Clinical Practice Guidelines: Treatment of Pressure Ulcers. Nursing best practice guidelines (update 2005).
- Anders, M., et al., (2010). Decubitus Ulcers: Pathophysiology and Primary Prevention. Deutsches Arzteblatt International, 107(21), 371-382.
- Bernabei, R., Manes-Gravina, E., & Mammarella, F. (2011). Epidemiologia delle piaghe da decubito. Geriatria e Gerontologia, 59, 237-243.
- Black, J.M., et al., (2011). Pressure ulcers: avoidable or unavoidable? Results of the National Pressure Ulcer Advisory Panel Consensus Conference. Ostomy wound management, 57 (2), 24-37.
- Demling, R.H. (2001). Involuntary weight loss, protein-energy malnutrition, and the impairment of cutaneous wound healing. Wounds,13(4), 3-21.
- Dorner, L.D., et al., (2009). The Role of Nutrition in Pressure Ulcer Prevention and Treatment: National Pressure Ulcer Advisory Panel White Paper. Advances in Skin & Wound Care, 22(5), 212-221.
- European Pressure Ulcer Advisory Panel and National Pressure Ulcer Advisory Panel. Prevention and treatment of pressure ulcers: quick reference guide. Washington DC: National Pressure Ulcer Advisory Panel, 2009.
- Gafen, A. (2008). How much time does it take to get a pressure ulcer? Integrated the evidence from human, animal and in vitro studies. Ostomy/wound management, 54(10), 26-28, 30-35.
- Galleazzi, M., Scalise, M.T., & Ippolito, A.M. (2012). Lesioni da decubito: prevenzione e trattamento. Vulnologia pratica: per fare e saper fare. Torino: Edizione Minerva Medica S.p.A.
- Giuliani, G.C., et al., (2007). Scale di valutazione. Lesioni e rischio: uno studio multicentrico, Assistenza anziani, 45-49. – Hagisawa, S., & Ferguson-Pell, M. (2008). Evidence supporting the use of two-hourly turning for pressure ulcer prevention. Journal of tissue viability, 17(3), 76-81.
- Peghetti, A. (2011). AISLeC, continua la ricerca: il fenomeno LdP e la prevalenza nazionale. Il Wound Care basato su prove di efficacia, 1(1), 75.




[…] Infermieri Wound Care e valutazione delle lesioni mediante Scala Exton Smith. proviene da AssoCareNews.it – Quotidiano Sanitario […]
[…] Infermieri Wound Care e valutazione delle lesioni mediante Scala Exton Smith. proviene da AssoCareNews.it – Quotidiano Sanitario […]
[…] Scala Exton Smith: strumento di valutazione delle lesioni del Wound Care. proviene da AssoCareNews.it – Quotidiano Sanitario […]