Tutto sulla Prostata: cos’è, quali funzioni ha, a quali patologie è soggetta, tra cui il tumore, malattia silente che insorge intorno ai 50 anni.
La Prostata è una ghiandola che fa parte dell’apparato genitale maschile dei mammiferi e quindi dell’Uomo. La sua funzione principale è quella di produrre ed emettere il liquido prostatico. Esso è uno dei costituenti dello sperma, che contiene gli elementi necessari a nutrire e veicolare gli spermatozoi.
La prostata differisce considerevolmente tra le varie specie di mammiferi, per le caratteristiche anatomiche, chimiche e fisiologiche. La prostata dell’uomo può essere palpata mediante esame rettale, essendo collocata circa 5 cm anteriormente al retto e all’ano. Noi parleremo esclusivamente di quella umana.
Come è fatta la Prostata.
La prostata dell’uomo è una ghiandola fibro-muscolare impari e mediana della piccola pelvi maschile; la forma, nel soggetto normale è piramidale,con base in alto e apice in basso; simile ad una castagna, ma talvolta assume una forma a mezzaluna o in caso di ipertrofia a ciambella. Ha un diametro trasversale medio di 4 cm alla base, verticalmente è lunga 3 cm e antero-posteriormente circa 2 cm per un peso di 10-20 g nei soggetti normali, che tuttavia può aumentare di svariate volte in caso di IPB (iperplasia prostatica benigna). Possiede una base, un apice, una faccia anteriore, una faccia posteriore e due facce infero-laterali.
La base, posta superiormente, è appiattita ed è in rapporto con il collo della vescica, mentre l’apice è la porzione inferiore della ghiandola e segna il passaggio dalla porzione prostatica a quella membranosa dell’uretra. La faccia anteriore è convessa e collegata con la sinfisi pubica (che gli è anteriore) dai legamenti puboprostatici, ma la ghiandola ne è separata dal plesso venoso del Santorini, posto all’interno della fascia endopelvica, e da uno strato di tessuto connettivo fibroadiposo lassamente adeso alla ghiandola. Dalla faccia anteriore, antero-superiormente rispetto all’apice, e tra il terzo anteriore e quello intermedio della ghiandola, emerge l’uretra. Nella prostata la porzione anteriore è generalmente povera di tessuto ghiandolare e costituita perlopiù da tessuto fibromuscolare.
La faccia anteriore e le facce infero-laterali sono ricoperte rispettivamente dalla fascia endopelvica e dalla fascia prostatica laterale su entrambi i lati, che ne rappresenta la continuazione laterale e si continua poi posteriormente andando a costituire la fascia rettale laterale che ricopre le porzioni laterali del retto. Le facce infero-laterali sono in rapporto con il muscolo elevatore dell’ano e i muscoli laterali della pelvi, da cui sono separati da un sottile strato di tessuto connettivo.
La faccia posteriore della prostata è trasversalmente piatta o concava e convessa verticalmente ed è separata dal retto dalla fascia del Denonvilliers, anch’essa continua con le fasce prostatiche laterali, che vi aderisce nella porzione centrale mentre racchiude due fasci neurovascolari postero-lateralmente alla ghiandola. Posteriormente alla fascia del Denonvilliers la prostata è comunque separata dal retto dal tessuto adiposo prerettale contenuto nell’omonimo spazio fasciale.
Lo spazio delimitato dalla fascia del Denonvilliers ha come “soffitto” il peritoneo che ricopre la base della vescica. I due condotti eiaculatori entrano postero-medialmente alla faccia posteriore presso due depressioni e poco al di sotto di queste vi è un lieve solco mediano che originariamente divideva la prostata nei lobi laterali destro e sinistro. La prostata è composta anche da tessuto muscolare. Lo sfintere uretrale interno è costituito da fasci circolari di muscolatura liscia posti all’interno della ghiandola, presso la sua base, che si fondono con la muscolatura del collo della vescica. Davanti a questo strato del muscolo scheletrico discende e si fonde con lo sfintere uretrale esterno, posto attorno all’apice della prostata nella loggia perineale profonda.
Questa muscolatura è ancorata tramite fibre collagene agli strati fasciali attorno alla prostata che ne costituiscono la sua “capsula” e allo stesso tessuto fibromuscolare della prostata. Posteriormente alla prostata decorre il muscolo rettouretrale, che origina dalla parete del retto (strato longitudinale esterno) tramite due fasci muscolari che si uniscono per poi andarsi ad inserire nel centro tendineo del perineo. Il tessuto ghiandolare prostatico può essere diviso in tre zone cui si aggiunge, a completare l’organo, lo stroma fibromuscolare anteriore.
La zona transizionale è una zona rotondeggiante, costituisce appena il 5% del volume della ghiandola ed avvolge l’uretra preprostatica. È completamente interna alla ghiandola, anteriormente è ricoperta dallo stroma fibromuscolare anteriore, posteriormente è in rapporto con la zona centrale, lateralmente ed inferiormente con la zona periferica ed è appena anteriore ai condotti eiaculatori che si immettono nell’uretra prostatica.
La zona centrale è pensabile come un tronco di cono interno alla ghiandola, ne costituisce il 25% del volume. Anteriormente è in rapporto con la zona transizionale, posteriormente e lateralmente con la zona periferica. È attraversata per tutta la sua lunghezza dai condotti eiaculatori (che decorrono solo in questa porzione del tessuto ghiandolare della prostata) e il suo apice determina la sporgenza del verumontanum. In questa zona, appena sopra la zona transizionale e attorno all’uretra preprostatica vi sono ghiandole mucose semplici non assimilabili a quelle prostatiche volte alla produzione di liquido seminale.
La zona periferica è la porzione più grande del tessuto ghiandolare, anch’essa a tronco di cono o a coppa, ne costituisce il 70% del volume. Racchiude in parte l’uretra preprostatica e l’uretra prostatica, contiene la zona transizionale, è in rapporto anteriormente e medialmente con la zona centrale e anteriormente con lo stroma fibromuscolare anteriore.
Lo stroma fibromuscolare anteriore costituisce gran parte della porzione anteriore (e della faccia anteriore) della prostata, racchiude la parete antero-superiore dell’uretra preprostatica (la posteriore è compresa nella zona centrale e transizionale, l’antero-inferiore nella transizionale). La sua forma è assimilabile ad un cuneo o ad un cono rovesciato.
Arterie.
La prostata è irrorata da rami delle arterie pudenda interna, vescicale inferiore e dall’arteria rettale mediale che sono rami dell’arteria iliaca interna. I rami delle arterie principali della prostata decorrono nel fascio neuromuscolare postero-laterale alla ghiandola e da lì vi si distribuiscono sulla faccia posteriore. L’arteria vescicale inferiore irrora generalmente con due rami il collo della vescica e la base della prostata, inviando anche rami anteriormente alla ghiandola. I vasi posteriori decorrono dietro la prostata emettendo rami che vi entrano perpendicolarmente.
Vene.
Le vene si distribuiscono alla prostata mediante un plesso venoso anteriore (plesso del Santorini) e tramite vene che decorrono nel fascio neurovascolare postero-laterale alla ghiandola. Il plesso del Santorini è situato subito all’interno della fascia endopelvica, dietro la sinfisi pubica, e contiene le vene di maggior calibro in cui drena il sangue della prostata, mentre le vene dei fasci posteriori sono più piccole. Le vene prostatiche e vescicali anteriori drenano nel plesso vescicale che ha nella vena pudenda interna, e queste a loro volta nella vena iliaca interna.
Linfa.
I vasi linfatici della prostata drenano nei linfonodi iliaci interni (vasi linfatici della faccia anteriore) ed esterni (vasi linfatici della faccia posteriore), sacrali ed otturatori.
Innervazione.
La prostata è innervata dal plesso ipogastrico inferiore ed i suoi rami creano un ulteriore plesso arcuato sulla ghiandola. Buona parte dei nervi decorrono lungo i fasci neurovascolari postero-laterali accollati alla ghiandola. Lo sfintere uretrale esterno è molto innervato, così come la capsula, scarse invece le fibre nervose sulla faccia anteriore e ancora di più nella zona periferica. I nervi perforano la capsula e si distribuiscono nella tonaca muscolare, nello stroma e lungo le arterie. Lo sfintere vescicale esterno è innervato dal nervo pudendo che emette due rami che si dirigono postero-medialmente per innervare la giunzione prostatovescicale.
Anatomia microscopica.
Il tessuto ghiandolare della prostata è costituito da un numero variabile da 30 a 50 ghiandole tubuloalveolari ramificate, spesso chiamate anche ghiandole otricolari, immerse in uno stroma fibromuscolare. Lo stroma è più abbondante nella parte anteriore della prostata dove forma lo stroma fibromuscolare anteriore, privo di ghiandole. Esso inoltre costituisce una sottile capsula per l’organo da cui si dipartono spessi setti incompleti che nella vita fetale lo dividono in cinque lobi, nell’adulto tuttavia i lobi non sono più chiaramente distinguibili. Le ghiandole otricolari sono invece poste, come detto nelle tre zone in cui è suddiviso il tessuto ghiandolare prostatico.
Ciascuna ghiandola otricolare è costituita da numerosi acini provvisti di papille, che riversano il loro secreto in piccoli condotti che si uniscono a formare un dotto per ciascuna ghiandola, per un totale di 12-20 dotti. Ognuno di essi decorre all’interno del parenchima sino a raggiungere l’uretra prostatica dove sbocca lateralmente al collicolo seminale. Le due depressioni che fiancheggiano il collicolo seminale nell’uretra prostatica sono dette seni prostatici ed è qui che si aprono tutti i dotti della ghiandola. I dotti variano in lunghezza a seconda della collocazione delle ghiandole, i più lunghi sono quelli posti nella zona periferica che possiede anche le ghiandole dalla struttura più complessa, i più corti nella zona transizionale che possiede ghiandole semplici e ghiandole mucose. Le ghiandole mucose sono più facilmente riscontrabili in soggetti giovani, dato che tendono a scomparire con l’età.
Gli acini sono costituiti da epitelio cilindrico, semplice o pseudostratificato con una certa variabilità, sono avvolti da un plesso di capillari ed è di frequente riscontro trovarvi i corpi amilacei, aggregati di colloide. Le cellule che compongono gli acini hanno grossi nuclei basali rotondi e un citoplasma debolmente colorabile in EE, sono spesso riscontrabili vescicole secretorie nella porzione apicale. Inframmezzate alle cellule secernenti sono state individuate cellule neuroendocrine che contengono enolasi neurone-specifica, cromogranina e serotonina e la cui funzione è sconosciuta. Alla base delle ghiandole sono inoltre riscontrabili alcune cellule epiteliali piatte che costituiscono gli elementi staminali della prostata. I piccoli dotti che si dipartono dagli acini sono rivestiti da un singolo strato di cellule epiteliali, mentre i dotti prostatici in cui confluiscono possiedono una parete formata da un doppio strato di cellule, costituito nella porzione basale da cellule cubiche, in quella luminale da cellule cilindriche.
Le Patologie della Prostata.
L’iperplasia prostatica benigna e il cancro alla prostata (la forma tumorale più diffusa nel sesso maschile) sono alcune delle malattie più frequenti.
Lo screening per il tumore della prostata in uomini asintomatici e che non presentano familiarità è stato per molti anni condotto con il dosaggio del Semenogelasi (PSA) sierico. Numerosi studi clinici hanno dimostrato che l’uso del PSA come screening per il tumore della prostata non portava ad una riduzione della mortalità per questo tumore, per cui questo test oggi non viene più consigliato come metodica di screening (cioè in uomini che non hanno segni o sintomi di patologia prostatica).
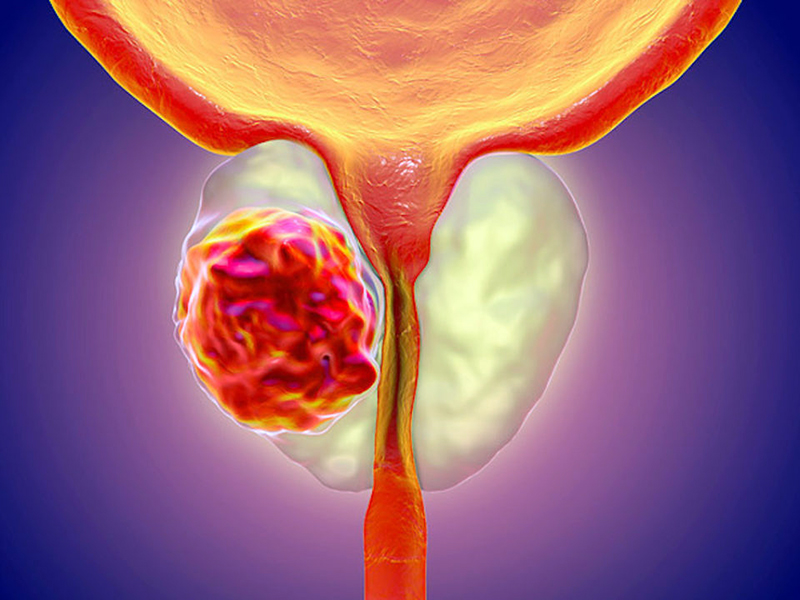
Il tumore alla prostata.
Il tumore della prostata è attualmente la neoplasia più frequente tra gli uomini e rappresenta oltre il 20% di tutti i tumori diagnosticati a partire dai 50 anni. Nel 2018 sono stimati 37.000 nuovi casi (AIRTUM I numeri del cancro in Italia 2019).
Nonostante il 92% degli uomini con tumore della prostata sopravviva a 5 anni dalla diagnosi, l’alta diffusione della malattia la rende la terza causa di morte per tumore nella popolazione maschile (8% di tutti i decessi per cancro).
Segni e sintomi.
Il tumore della prostata è una forma tumorale che si sviluppa molto lentamente e perciò non dà sintomi per molti anni. I sintomi, nell’era precedente alla scoperta dell’Antigene prostatico specifico (Psa), erano legati alla comparsa di metastasi ossee.
Oggi la diagnosi avviene precocemente grazie al dosaggio del Psa e quindi in pressoché totale assenza di sintomi.
Negli stadi più avanzati il cancro della prostata può dare altri sintomi connessi soprattutto all’estensione del tumore ad altri organi. I più comuni sono dolore, perdita di appetito e perdita di peso.
Etiologia.
Non sono note cause specifiche del cancro della prostata. Tuttavia esistono diverse condizioni che possono aumentare il rischio di sviluppare la malattia:
- storia familiare: la presenza di familiari che abbiano ricevuto una diagnosi di cancro alla prostata aumenta il rischio di sviluppare la malattia. Il rischio è più alto anche per chi abbia in famiglia un parente di sesso femminile che si sia ammalato di cancro al seno;
- obesità: diversi studi hanno messo in relazione il peso elevato e il rischio di sviluppare il tumore della prostata
sedentarietà: uno stile di vita sedentario favorisce lo sviluppo del tumore; - alimentazione: alcuni studi hanno suggerito che una dieta con un contenuto troppo elevato di vitamina D possa essere connessa allo sviluppo del cancro della prostata.
Il trattamento.
Il trattamento del cancro alla prostata dipende dalle caratteristiche del tumore e del paziente e prevede una molteplicità di approcci:
- attesa: non sempre è necessario avviare un trattamento. Il tumore della prostata è infatti una neoplasia a crescita molto lenta che spesso, pur essendo presente, può non alterare la qualità né l’aspettativa di vita. Per questa ragione si può scegliere di attendere i primi sintomi o sottoporsi a controlli regolari che tengano sotto controllo eventuali cambiamenti della ghiandola, intervenendo con la terapia quando è necessario
- chirurgia: la prostatectomia radicale (cioè la rimozione della prostata ) può essere una delle opzioni terapeutiche in caso di cancro. L’intervento è sicuro ma non esente da rischi: i più comuni sono l’incontinenza urinaria e la disfunzione erettile. Inoltre la rimozione della prostata comporta una perdita irreversibile della fertilità.
Altre opzioni chirurgiche sono l’orchiectomia(cioè l’asportazione dei testicoli), che consente di ritardare l’evoluzione del tumore, e la resezione transuretrale che attraverso l’inserimento di una sonda nell’uretra consente di “scavare” dall’interno la prostata e contrastare i sintomi urinari associati al suo ingrossamento - radioterapia: impiega le radiazioni per uccidere le cellule tumorali. La radioterapia può essere somministrata sia dall’esterno, con apparecchiature simili a quelle impiegate per la radiografia, o dall’interno dell’organismo. In tal caso, la tecnica è definita brachiterapia e consiste nell’impianto chirurgico di piccoli “semi” radioattivi direttamente nella ghiandola
- terapia ormonale: gli ormoni, in particolare il testosterone, contribuiscono alla crescita delle cellule del cancro della prostata. L’obiettivo della terapia ormonale è bloccare gli effetti del testosterone
- chemioterapia: consiste nella somministrazione di farmaci molto aggressivi in grado di uccidere le cellule tumorali. In genere viene impiegata nelle forme avanzate di tumore della prostata che si sia già diffuso ad altri organi.
La difficile Prevenzione.
Non esistono strategie efficaci di prevenzione o di diagnosi precoce del tumore della prostata. Da anni si discute dell’impiego a questo scopo del test del Psa.
Tuttavia, allo stato attuale delle conoscenze, si è ritenuto che i rischi legati alla periodica esecuzione dell’esame siano maggiori dei suoi benefici.
Il Psa non è un parametro sufficientemente affidabile poiché molte delle persone con valori alterati di Psa non hanno un tumore alla prostata e, viceversa, molte persone con tumore alla prostata hanno livelli di Psa normali.
Inoltre, quello della prostata è un tumore a crescita molto lenta che il più delle volte, anche se presente, non incide sulla qualità né sull’aspettativa di vita. Pertanto, l’esecuzione di indagini a tappeto sulla popolazione con il Psa esporrebbe ai rischi legati al trattamento (per esempio incontinenza urinaria e disfunzione erettile) anche quelle persone che non avrebbero avuto alcun danno dalla presenza del tumore.
Sono comunque allo studio marcatori più specifici in grado di dare informazioni non solo sulla presenza del tumore, ma anche sulla sua aggressività.
Bibliografia e Sitografia.
- Tumore della Prostata – Ministero della Salute;
- Luciano Canepari, Prostata, in Il DiPI – Dizionario di pronuncia italiana, Zanichelli, 2009, ISBN 978-88-08-10511-0;
- LOWER URINARY TRACT SYMPTOMS AND BENIGN PROSTATIC HYPERPLASIA: from., Elsevier Academic Press, ISBN 978-0-12-811397-4, OCLC 993645266.



[…] Prostata. Cos’è, quali funzioni ha, a quali patologie è soggetta. proviene da AssoCareNews.it – Quotidiano Sanitario […]
[…] Prostata. Cos’è, quali funzioni ha, a quali patologie è soggetta. proviene da AssoCareNews.it – Quotidiano Sanitario […]
[…] Prostata. Cos’è, quali funzioni ha, a quali patologie è soggetta. proviene da AssoCareNews.it – Quotidiano Sanitario […]
[…] Prostata. Cos’è, quali funzioni ha, a quali patologie è soggetta. proviene da AssoCareNews.it – Quotidiano Sanitario […]