Uno studio inglese fa nuova luce sul Long Covid. Spesso i sintomi sono difficili da diagnosticare, ma si presentano improvvisamente in chi è stato colpito dal Coronavirus ed è “guarito”. Il ruolo dell’Infermiere.
Vi sono prove crescenti che un gran numero di persone che sono risultate positive al Covid-19 sviluppino sintomi – o quando contraggono l’infezione da Covid-19 o nei tre mesi successivi – che possono durare mesi o addirittura anni (Istituto Nazionale per la Salute e Ricerca sull’assistenza – NIHR, 2020). Questi sintomi sono diversi e includono nuove diagnosi mediche, ma alcuni sono difficili da diagnosticare e sono conosciuti con il termine generico “Covid lungo“.
Nel marzo 2022 l’Organizzazione Mondiale della Sanità ha dichiarato il secondo anniversario del Covid-19 una pandemia globale e da allora il Covid ha colpito un numero crescente di persone. Grazie alla ricerca emergente, ora ne sappiamo di più rispetto a sei mesi fa, ma è ancora una nuova condizione.
Molte persone risultate positive al Covid-19 hanno sintomi persistenti che si risolvono entro tre mesi senza intervento medico. L’Office for National Statistics (ONS) ha stimato che oltre 1,8 milioni di persone nel Regno Unito hanno manifestato sintomi che durano più di quattro settimane, 1,3 milioni di persone hanno sintomi che persistono per tre mesi o più e 791.000 hanno sintomi che durano più di un anno. Alcune persone stavano ancora sperimentando sintomi che cambiavano la vita due anni dopo (ONS, 2022).
Persistono molte incertezze sul long Covid poiché i dati sono stati raccolti utilizzando definizioni, ipotesi, metodologie e mezzi di raccolta diversi. Sebbene ci siano prove emergenti della patologia sottostante – che sarà delineata di seguito – i meccanismi rimangono poco chiari e il trattamento è limitato. Tuttavia, si può trarre molto dalla conoscenza di altre malattie.
Stime della Prevalenza.
Le stime della prevalenza variano ampiamente e l’impatto delle nuove varianti e del miglioramento del trattamento delle infezioni acute non è noto. Mentre l’app Zoe ha preso un singolo report di una settimana senza sintomi come endpoint, ONS prende due report mensili consecutivi senza sintomi come endpoint; ciò equivale a una differenza di sette settimane, a dimostrazione del fatto che il lungo Covid è una malattia recidivante e remittente. Diversi studi riportano che i sintomi cambiano nel tempo; ad esempio, Tran et al (2022) ha recentemente pubblicato il follow-up di persone con un test di reazione a catena della polimerasi (PCR) positivo che hanno sperimentato Covid lungo, che hanno riportato i loro sintomi tramite un’app. Ben l’85% presentava ancora sintomi un anno dopo l’esordio ma, mentre alcuni sintomi erano diminuiti di frequenza, altri erano aumentati e ancora di più si erano stabilizzati. Ad esempio, la prevalenza della tosse è diminuita dal 50% al 20% nei primi sei mesi, prima di stabilizzarsi fino e oltre i 12 mesi.
I sintomi persistenti appaiono più elevati nelle persone ricoverate in ospedale con Covid-19 (NIHR, 2020), ma il ricovero non è un buon predittore del numero totale di persone con Covid-19 lungo. ONS (2022) ha riportato che oltre il 90% delle persone con Covid lungo non è mai stato ricoverato in ospedale e circa il 50% non ha avuto alcun contatto con il SSN durante l’infezione acuta.
I vaccini possono ridurre il numero di nuovi casi di Covid lungo ma non li elimineranno. Una rapida revisione delle prove dell’Agenzia per la sicurezza sanitaria del Regno Unito (2022) ha rilevato che anche una singola dose di vaccinazione può ridurre il rischio di un lungo Covid. Tuttavia, il Dipartimento per gli affari dei veterani degli Stati Uniti ha rilevato che, rispetto a quelli senza una storia di infezione da Covid-19, le persone con infezioni dopo la vaccinazione hanno un rischio maggiore di sequele, con un carico di malattia di 99 persone ogni 1.000 infezioni rivoluzionarie (Al-Aly et al, 2021, prestampa). Hanno scoperto che questo rischio era più alto rispetto alle persone con influenza stagionale, estendendo le prove che Covid-19 non è “solo influenza”.
L’ipotesi che una piccola percentuale di una grande popolazione corrisponda a un grande numero assoluto è pertinente in termini di Covid lungo. Dati i tassi di infezione molto elevati con Omicron – e con una persona su 12 nel Regno Unito che non ha ricevuto una prima dose di vaccino, aumentando a una su sette per una seconda dose (Governo del Regno Unito, 2022) – è ragionevole presumere che un il numero di persone continuerà a sviluppare il Covid a lungo ancora per qualche tempo.
A livello internazionale, vi è un consenso sul fatto che il Covid lungo sia più comune nelle popolazioni in età lavorativa e più diffuso nelle donne (Maxwell, 2021; NIHR, 2020). L’indagine mensile ONS (2022) di maggio su oltre 340.000 famiglie nel Regno Unito ha mostrato che il 2,41% del personale sanitario ha riportato lunghi sintomi di Covid per oltre un anno, il doppio rispetto al settore finanziario. Gli infermieri sono, quindi, a rischio significativo di Covid a lungo.
Sintomi del Long Covid.
Long Covid è un termine generico e può includere una serie di condizioni ben riconosciute, ma non diagnosticate, oltre ad essere una condizione potenzialmente nuova di per sé (Maxwell, 2021; NIHR, 2020). Gruppi di pazienti riportano numerosi casi di sintomi persistenti e inspiegabili che vengono diagnosticati un anno o più dopo la loro prima comparsa come condizioni che richiedono cure mediche (Facebook Long Covid Support Group, comunicazione personale, aprile 2022).
Sebbene siano in aumento le prove che Covid-19 sia una malattia multisistemica (Maxwell, 2021), l’attenzione inizialmente si è concentrata sull’insufficienza respiratoria acuta. Ciò ha inquadrato a lungo il Covid come un lungo recupero da un’infezione respiratoria, esemplificato dai primi finanziamenti per la ricerca per il follow-up dei pazienti ospedalizzati e per la consulenza generale del SSN attraverso il sito web Your Covid Recovery (yourcovidrecovery.nhs.uk).
Ci sono però persone con problemi di salute persistenti legati a un’infezione da Covid-19 che non rientrano in questo modello riabilitativo; ci sono anche quelli con infezione da Covid-19 confermata da un test PCR che non hanno mai avuto affanno. Ad esempio, un ampio studio di cartelle cliniche ha rilevato un aumento della prescrizione di analgesia (inclusi oppiacei), antidepressivi, antipertensivi e ipoglicemizzanti orali nei sei mesi successivi alla conferma del Covid-19 rispetto ai controlli (Al-Aly et al, 2021, preprint). Una mancanza di comprensione delle prove significa che i sintomi indifferenziati non sono sempre completamente studiati.
Due servizi a lungo Covid nel Regno Unito hanno riferito che i pazienti ricoverati in ospedale e quelli a cui non erano stati presentati fenotipi diversi, con quelli che non erano stati ricoverati in ospedale che si riferivano più tardi e avevano più dolore e affanno (Heightman et al 2021; O’Sullivan et al, 2021). Non è chiaro se ciò sia correlato alla mancanza di trattamento nella fase acuta (ad esempio steroidi), alla mancanza di altri interventi precoci oa diversi meccanismi causali.
Il dolore è stato il sintomo più frequentemente riportato in diversi studi di cartelle cliniche; ad esempio, la tabella 1 fornisce la frequenza classificata dei sintomi e come questa variava in base al gruppo di età nella revisione di Fair Health (2021) di 1,9 milioni di richieste di risarcimento negli Stati Uniti.
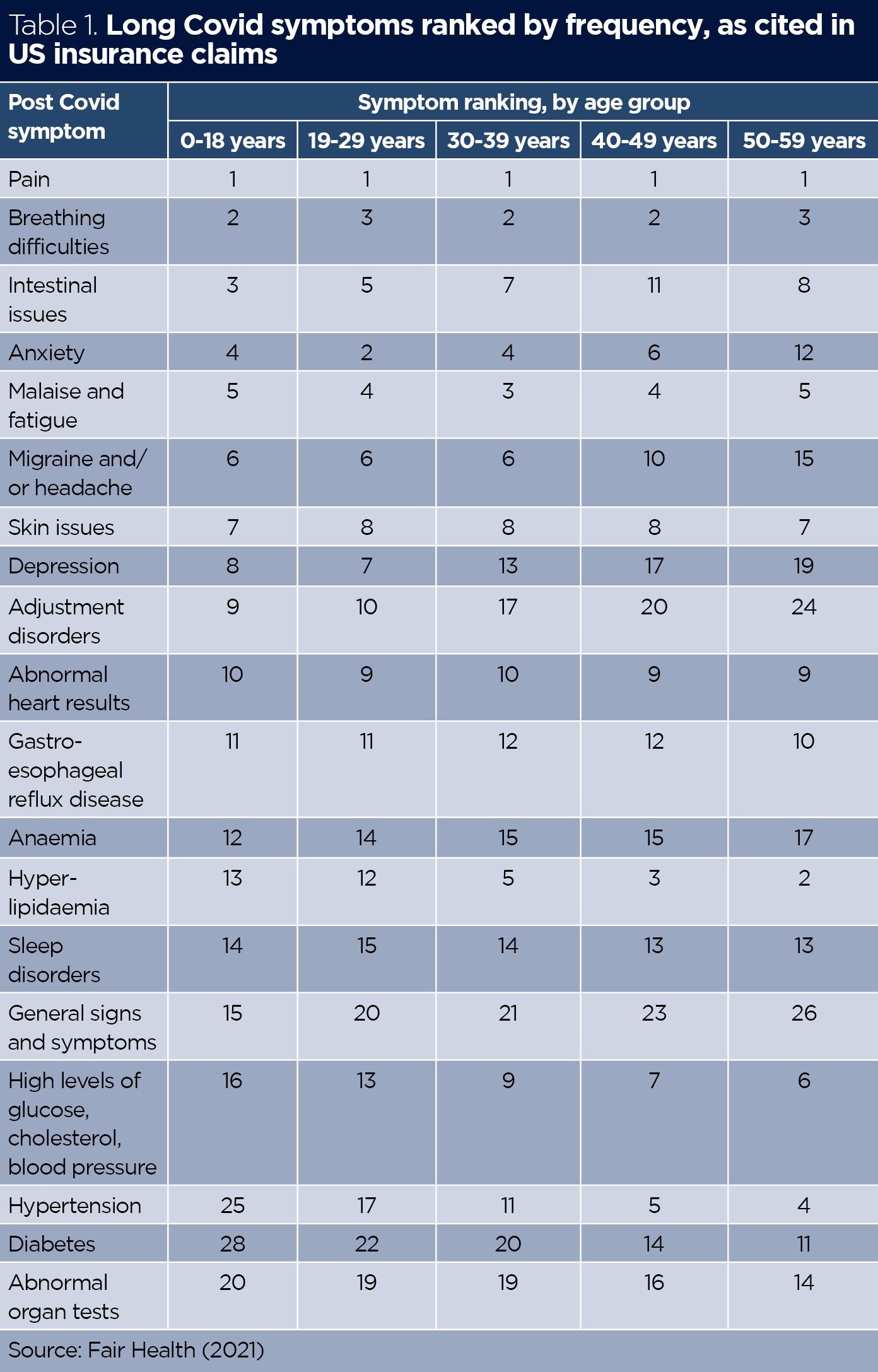
Ci sono segnalazioni di una gamma molto diversificata di sintomi in tutti i sistemi corporei riportati in questo studio statunitense (Fair Health, 2021). Ciò può indicare meccanismi causali diversi, che possono richiedere trattamenti diversi. Tuttavia, il numero di sintomi segnalati è un indice scarso dell’impatto sul benessere e sullo stile di vita. Un singolo sintomo, come la disautonomia (interruzione del sistema nervoso autonomo che porta a battito cardiaco accelerato, pressione sanguigna bassa o sintomi intestinali) può essere altamente limitante senza altri sintomi.
Alcuni studi suggeriscono che i sintomi si verificano in gruppi discreti. Public Health England ha segnalato tre gruppi di sintomi associati a lungo Covid:
- Sensoriale: perdita del gusto, perdita dell’olfatto, perdita di appetito, visione offuscata;
Neurologico: dimenticanza, perdita di memoria a breve termine, confusione/nebbia del cervello; - Cardiorespiratorio – costrizione toracica/dolore, affaticamento insolito, dispnea dopo uno sforzo minimo/a riposo, palpitazioni (Amin Chowdhury et al, 2021, prestampa).
I sintomi lunghi di Covid possono rappresentare una nuova condizione o possono essere correlati al virus che innesca altre diagnosi. Le definizioni di lungo Covid (o sindrome post-Covid-19) dell’Organizzazione Mondiale della Sanità (2021) e dell’Istituto Nazionale per la Salute e l’Eccellenza Care (2020) si basano su ciò che resta dopo l’esclusione di altre diagnosi.
Il rischio di nuove diagnosi mediche è stato descritto in studi sui big data negli Stati Uniti utilizzando i dati di migliaia, e talvolta milioni, di persone. Questi segnalano un aumento dei rapporti di rischio rispetto ai controlli Covid-negativi e influenzali. Il Department of Veterans Affairs stima un notevole carico di malattie cardiovascolari in un anno dopo Covid-19 acuto (anche nelle persone non ricoverate in ospedale) e ha raccomandato che i percorsi di cura includano sempre l’attenzione alle malattie cardiovascolari (Xie et al, 2022).
Gli hazard ratio per una nuova diagnosi di diabete nei pazienti che hanno avuto Covid-19 variano da 1,5 a 2,5; gli stessi studi – di Ayoubkhani et al (2021) e Daugherty et al (2021) – hanno riportato anche un aumento del rischio di malattie renali ed epatiche. Mentre alcune condizioni sono evidenti e diagnosticate immediatamente, altre, tra cui l’ipertensione e il diabete di nuova insorgenza, possono avere manifestazioni indifferenziate, che possono essere trascurate e progredire verso gravi eventi avversi.
Sta diventando sempre più chiaro che la diagnostica di prima linea, come le radiografie del torace e la tomografia computerizzata, non sempre cattura il danno d’organo causato da Covid-19 (Grist et al, 2022, prestampa). Allo stesso modo, gli esami del sangue di routine sono spesso normali (Chen et al 2021), quindi gli infermieri dovrebbero prendere in considerazione l’invio di esami più specialistici se i sintomi persistono.
Il malessere post-sforzo è vissuto da molte persone con Covid da tempo, che hanno riferito che i loro sintomi sono peggiorati “spingendo” con l’esercizio (Twomey et al, 2021, preprint). Il malessere post-sforzo sembra simile alla sindrome da sovrallenamento. Quella sindrome vede una riduzione delle prestazioni degli atleti d’élite, ma Cadegiani e Kater (2019) hanno suggerito che sarebbe meglio chiamarla decondizionamento paradossale, poiché un calo delle prestazioni sembra essere associato a una combinazione di processi di decondizionamento ormonale e biochimico piuttosto che sovrallenamento. Inoltre, l’esercizio non mitiga questi processi, ma può, in effetti, stimolarli. Ciò suggerirebbe che l’esercizio fisico può causare un deterioramento dei sintomi piuttosto che un miglioramento, come riportato da molte persone che convivono con il Covid da lungo tempo. Comprendere la differenza tra la fatica correlata al decondizionamento e il malessere post-sforzo è fondamentale per qualsiasi professionista sanitario che dia consigli ai pazienti.
La Prognosi.
Non conosciamo ancora la storia naturale del lungo Covid, perché le persone migliorano a ritmi diversi o se tutti alla fine si riprenderanno al loro stato di salute pre-Covid-19. Le esperienze e le presentazioni del lungo Covid sono complesse e ci sono opinioni contrastanti su cosa le causa e come trattarle. Pertanto, non è saggio in questa fase fare affermazioni universali sul lungo Covid e su come trattarlo. Mentre alcuni hanno suggerito una causa psicosomatica (Garner, 2019), a causa dell’ansia e dell’ampio resoconto mediatico del lungo Covid, l’evidenza empirica delle cause fisiche è aumentata negli ultimi due anni, come discusso nella sezione successiva.
Le Cause sottostanti.
Ci sono alcune teorie plausibili per la causa alla base del lungo Covid. Diversi studi di imaging hanno mostrato patologie cardiache, polmonari e cerebrali associate a un’infezione da Covid-19; ad esempio, la biobanca britannica, dopo aver scansionato più di 40.000 persone prima dell’inizio della pandemia, ne ha invitate centinaia a tornare per una seconda visita di imaging (Douaud et al, 2022). Utilizzando controlli abbinati, hanno trovato effetti significativi e duraturi di Covid-19 nel cervello.
Diversi piccoli studi di fisiopatologia hanno suggerito meccanismi plausibili non correlati alla funzione cardiaca e polmonare. Singh et al (2022) hanno riscontrato una marcata riduzione del volume di assorbimento di ossigeno al massimo sforzo (picco VO2) insieme a un’iperventilazione esagerata durante l’esercizio in alcune persone che hanno avuto Covid-19 ma non hanno malattie cardiopolmonari. La riduzione del picco di VO2 era associata solo a una piccola differenza di ossigeno tra sangue arterioso e venoso rispetto ai controlli, indicando un basso livello di diffusione di ossigeno nei capillari.
È ben noto che la disfunzione endoteliale è associata a prognosi sfavorevole nella fase acuta del Covid-19 e può essere implicata anche nel lungo periodo di Covid (Hartsell et al, 2022). Uno studio svizzero ha misurato la qualità endoteliale mediante il monitoraggio termico delle dita e ha rilevato che affaticamento, dolore toracico e difficoltà neurocognitive erano marcatamente associati a una scarsa funzione dell’endotelio (Charfeddine, et al 2021). I farmaci antitrombotici possono ridurre i sintomi di un lungo Covid (Wang et al, 2022). Allo stesso modo, i sostenitori dei pazienti hanno mostrato molto interesse per il lavoro di un team sudafricano che ha segnalato depositi di amiloide nel plasma di un piccolo campione di persone con Covid da lungo tempo (Pretorius et al, 2021). Il team ha ipotizzato che questi “micro coaguli” possano bloccare i piccoli capillari e quindi inibire lo scambio di ossigeno.
Progressi sono stati fatti sui trattamenti farmacologici per lungo tempo Covid. Molti sintomi sembrano simili alla sindrome da attivazione dei mastociti e ci sono più segnalazioni che gli antistaminici sono efficaci (Glynne et al, 2022). Anticoagulanti e statine sono utilizzati in alcuni servizi Covid lunghi e Heal Covid (heal-covid.net), uno studio con sede a Cambridge, sta esplorando se l’uso profilattico di questi farmaci potrebbe prevenire il Covid lungo nelle persone dimesse dall’ospedale dopo un’infezione da Covid-19 . È stato dimostrato che i pazienti con Covid acuto e lungo hanno una disfunzione mitocondriale (Hartsell et al, 2022); uno studio di Oxford sta esaminando se un farmaco che ha dimostrato di migliorare questo aspetto nei pazienti con malattie del fegato potrebbe essere efficace nel lungo periodo di Covid (Università di Oxford, 2021).
Il ruolo dell’infermiere.
Un recente documento con i dati di quasi mezzo milione di persone con diagnosi di Covid-19 in 1.392 medici generici in Inghilterra ha rilevato che, rispetto alle coorti Covid-negative e influenzali, coloro che avevano avuto un’infezione da Covid-19 avevano tassi di consultazione del medico di famiglia notevolmente più elevati per molteplici nuovi sintomi (Whittaker et al, 2021). Gli infermieri, quindi, hanno un ruolo nel supportare le persone con Covid da tempo nella comunità così come negli ambulatori specialistici.
Piuttosto che il recupero da un’infezione acuta, il Covid lungo è meglio visto come una condizione a medio-lungo termine. Gli infermieri svolgono un ruolo fondamentale nel supportare le persone con altre condizioni a lungo termine in assenza di potenziali trattamenti.
Questo può includere:
- Gestire l’incertezza;
- Coproduzione di strategie di coping personali;
- ritmo;
- La promozione della salute;
- Vigilanza per le “bandiere rosse” di altre diagnosi innescate dall’infezione acuta;
- Gestione dei sintomi;
- Sostegno diretto con attività della vita quotidiana e sostegno psicologico nell’adeguamento ad un mutato stato di salute.
Qualunque sia la causa, le persone con sintomi persistenti hanno bisogno di aiuto e supporto. Accanto agli interventi riabilitativi dei professionisti sanitari alleati, infermieri specialisti e consulenti infermieristici hanno spesso esperienza nella gestione di sintomi simili in molte altre condizioni a lungo termine. Ciò può includere l’esperienza di infermieri specialisti del dolore e infermieri consulenti per ictus e sclerosi multipla nell’aiutare il recupero o la compensazione dalla disfunzione cognitiva (nebbia cerebrale).
Molte condizioni esistenti a lungo termine condividono i sintomi comuni del Covid a lungo (ad esempio, mialgia, sincope autonomica, disfunzione cognitiva, malessere post sforzo, ansia e depressione). Due delle nuove diagnosi più comuni, ipertensione e diabete (riportate negli Stati Uniti, tabella 1) sono ben servite da infermieri specialisti clinici, mentre gli infermieri di salute mentale di comunità hanno una vasta esperienza nella gestione dell’ansia.
Conclusioni.
Diagnosticare la causa di un lungo Covid può essere difficile e potrebbero esserci più meccanismi causali simultanei. Gli infermieri devono mantenere una mente aperta, ascoltare con attenzione i loro pazienti e fare riferimento precocemente a servizi specialistici. L’infermieristica ha già tutte le conoscenze specialistiche per supportare le persone che convivono da tempo con il Covid, anche se frammentate in diversi ruoli.
Il prossimo articolo di questa serie tratterà l’importanza di integrare la cura mentale e fisica nella cura e nel supportare le persone che vivono da tempo con il Covid e il ruolo degli infermieri di salute mentale nel supportare le persone con i loro sintomi fisici, mentre l’articolo finale esplorerà la sfida per gli infermieri convivenza lunga con il Covid, compreso il ritorno al lavoro in sicurezza.
Parole chiave:
- Long Covid è una condizione multisistemica con un’ampia gamma di sintomi ed è, per alcuni, una condizione a lungo termine.
- Le esperienze e le presentazioni del lungo Covid sono complesse e ci sono opinioni contrastanti su cosa le causa e come trattarle.
- Molti degli effetti fisici del lungo Covid non sono rilevabili attraverso esami di routine ma possono essere identificati con esami specialistici.
- La maggior parte delle persone accederà all’aiuto attraverso servizi sanitari generali piuttosto che cliniche specialistiche.
- Molti sintomi fisici e mentali del lungo Covid sono presenti in altre condizioni, quindi gli infermieri hanno già esperienza nella loro gestione.
Bibliografia e Sitografia.
Al-Aly Z et al (2021) Long Covid after breakthrough Covid-19: the post-acute sequelae of breakthrough Covid-19. researchsquare.com [preprint].
Amin-Chowdhury Z et al (2021) Characterising post COVID syndrome more than 6 months after acute infection in adults; prospective longitudinal cohort study, England. MedRxiv [preprint].
Ayoubkhani D et al (2021) Post-covid syndrome in individuals admitted to hospital with Covid-19: retrospective cohort study. BMJ; 372: n693.
Cadegiani FA, Kater CE (2019) Novel insights of overtraining syndrome discovered from the EROS study. BMJ Open Sport & Exercise Medicine; 5: 1, e000542.
Charfeddine S et al (2021) Long Covid 19 syndrome: is it related to microcirculation and endothelial dysfunction? Insights from TUN-EndCOV Study. Frontiers in Cardiovascular Medicine; 8.
Chen B et al (2021) High prevalence of occult thrombosis in cases of mild/moderate Covid-19. International Journal of Infectious Diseases; 104: 77-82.
Daugherty S E et al (2021) Risk of clinical sequelae after the acute phase of SARS-CoV-2 infection: retrospective cohort study. BMJ; 373: n1098.
Douaud G et al (2022) SARS-CoV-2 is associated with changes in brain structure in UK Biobank. Nature; 604: 697–707.
Fair Health (2021) A Detailed Study of Patients with Long-haul Covid: An Analysis of Private Healthcare Claims. Fair Health.
Garner P (2021) Paul Garner: on his recovery from long covid: we need to listen to communities of people who have recovered from illness. blogs.bmj.com, 25 January (accessed 31 March 2022).
Glynne P et al (2022) Long Covid following mild SARS-CoV-2 infection: characteristic T cell alterations and response to antihistamines. Journal of Investigative Medicine; 70: 1, 61-67.
Grist JT et al (2022) The investigation of pulmonary abnormalities using hyperpolarised xenon magnetic resonance imaging in patients with long-Covid. MedRxiv [preprint].
Hartsell EM et al (2022) Does acute and persistent metabolic dysregulation in Covid19 point to novel biomarkers and future therapeutic strategies? European Respiratory Journal; 59: 2, 2102417.
Heightman M et al (2021) Post-COVID-19 assessment in a specialist clinical service: a 12-month, single-centre, prospective study in 1325 individuals. BMJ Open Respiratory Research; 8: e001041.
Maxwell E (2021) Unpacking post-covid symptoms. BMJ; 373: n1173.
National Institute for Health and Care Excellence (2020) Covid-19 Rapid Guideline: Managing the Long-Term Effects of Covid-19. NICE.
National Institute for Health and Care Research (2020) Living with Covid19. evidence.nihr.ac.uk, 15 October (accessed 10 May 2022).
Office for National Statistics (2022) Prevalence of ongoing symptoms following coronavirus (Covid-19) infection in the UK: 6 May 2022. ons.gov.uk (accessed 13 May 2022).
O’Sullivan O et al (2021) Rehabilitation post-Covid-19: cross-sectional observations using the Stanford Hall remote assessment tool. BMJ Military Health; doi: 10.1136/bmjmilitary-2021-001856.
Pretorius E et al (2021) Persistent clotting protein pathology in long Covid/post-acute sequelae of Covid-19 (PASC) is accompanied by increased levels of antiplasmin. Cardiovascular Diabetology; 20: 172.
Singh I et al (2022) Persistent exertional intolerance after Covid-19: insights from invasive cardiopulmonary exercise testing. Chest; 161: 1, 54-63.
Tran VT et al (2022) Course of long COVID symptoms over time in the ComPaRe long COVID prospective e-cohort. Nature Communications; 13, article number: 1812.
Twomey R et al (2021) Chronic fatigue and post-exertional malaise in people living with long COVID. MedRxiv[preprint].
UK Government (2022) Coronavirus (Covid19) in the UK. coronavirus.data.gov.uk, 8 April (accessed 3 May 2022).
UK Health Security Agency (2022) The Effectiveness of Vaccination Against Long Covid:
A Rapid Evidence Briefing. UKHSA.
University of Oxford (2021) Oxford to test potential treatment for fatigue in long Covid patients. ox.ac.uk, 29 October (accessed 10 May 2022).
Wang C et al (2022) Long Covid: the nature of thrombotic sequelae determines the necessity of early anticoagulation. Frontiers in Cellular and Infection Microbiology; 12: 861703.
Whittaker HR et al (2021) GP consultation rates for sequelae after acute covid-19 in patients managed in the community or hospital in the UK: population based study. BMJ; 375: e065834.
World Health Organization (2021) A clinical case definition of post Covid-19 condition by a Delphi consensus, 6 October 2021. who.int, 6 October (accessed 10 May 2022).
Xie Y et al (2022) Long-term cardiovascular outcomes of Covid-19. Nature Medicine; 28: 583-590.Long Covid 1: assessing the long-term health effects of Covid-19




[…] Long Covid e ruolo dell’Infermiere. Sintomi spesso difficili da diagnosticare, ma presenti in chi … proviene da AssoCareNews.it – Quotidiano Sanitario […]