La gestione di un paziente folgorato richiede competenze adeguate tali da salvare una vita umana. L’Assistenza Infermieristica in questo ambito è fondamentale.
Una volta contattata la Centrale Operativa del 118 viene inviata sul posto in base a dei protocolli, la squadra idonea per l’ intervento. Giunto sul posto, il team leader, periodicamente in contatto con la centrale operativa, inizia la valutazione, in primis dell’ambiente, che deve essere in sicurezza e, successivamente delle condizioni cliniche del paziente. Se la scena è sicura si valuta il paziente con il solito approccio A-B-C-D-E Airway, Breathing, Circulation, Defibrillation, Exposure (Vie aeree, respiro, circolo, defibrillazione, esposizione) e se la persona si presenta in ACC bisogna iniziare immediatamente le manovre seguendo le procedure dettate da Basic Life Support Defibrillation o da Advance Life Support.
Nel paziente folgorato è importante :
- Effettuare compressioni toraciche di adeguata profondità e con minor numero di interruzioni possibili (sono stati riportati successi anche dopo rianimazioni prolungate);
- Effettuare una ventilazione adeguata in quanto talora si può verificare arresto respiratorio con mantenimento di attività elettrica cardiaca; se il paziente non viene opportunamente ventilato si può verificare un arresto cardiaco da ipossia. La gestione delle vie aeree può essere difficile se ci sono ustioni elettriche intorno alla faccia e al collo.
L’intubazione orotracheale va eseguita precocemente in questi casi, poiché l’edema dei tessuti molli può causare ostruzione delle vie respiratorie:
- Somministrare liquidi se è presente una distruzione significativa di tessuto in quanto vi è una perdita importante di liquidi.
- Immobilizzare testa e collo se si sospetta trauma spinale.
- Immobilizzare segmenti scheletrici se si sospettano fratture o lussazioni.
- Coprire con garze asciutte e sterili eventuali ustioni.
I danni da scossa elettrica possono essere temporanei, permanenti o portare a morte la vittima.
La folgorazione può provocare 3 diversi tipi di lesione:
- Elettrica: vero danno elettrico dato dagli effetti diretti su cuore, sistema nervoso e muscolatura.
- Termica: dovuta alla conversione di energia elettrica in energia termica quando la corrente passa attraverso i tessuti.
- Contusiva: dovuta a caduta o forti contrazioni muscolari.
Le lesioni elettriche sono associate a complicanze che possono riguardare molteplici organi o apparati. Per quanto riguarda l’ apparato tegumentario possiamo distinguere:
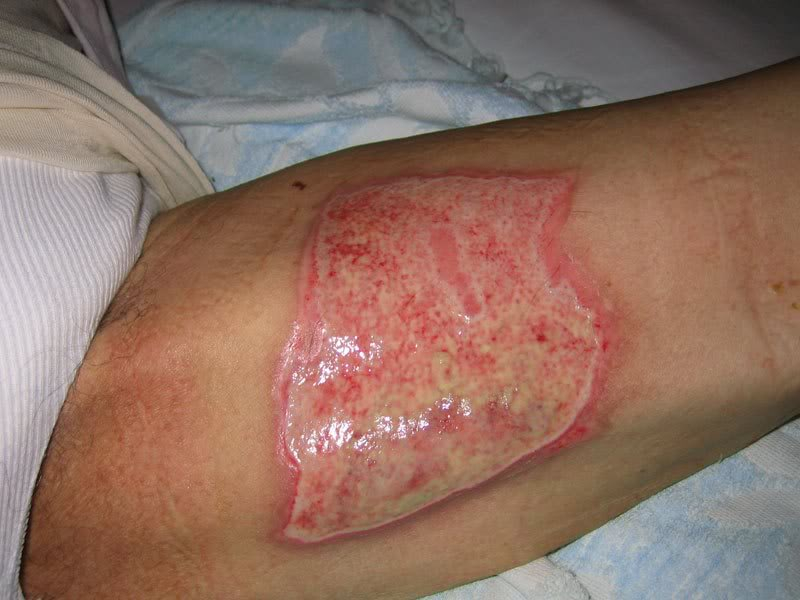
- Ustione di epidermide o derma;
- Ustione cute a tutto spessore;
- Ustione cute, sottocute e muscolo;
- Carbonizzazione completa di una parte del corpo.
Importante per la storia dell’ustione è come è avvenuto il primo soccorso (Dunne e Rawlins 2014).
Le ustioni che hanno avuto un primo soccorso adeguato hanno maggiori probabilità di guarire senza intervento chirurgico. Invece le ustioni che non sono state trattate sono più propense ad aver bisogno di innesto cutaneo.
Su tutte le ustioni dovrebbe essere applicata acqua corrente fredda per venti minuti. Questo trattamento è efficace subito dopo l’infortunio, ma è ancora attendibile fino a tre ore dopo l’incidente (Dunne e Rawlins 2014). La superficie totale corporea, definita con l’acronimo TBSA, l’area della superficie totale corporea, è una misura di valutazione delle ustioni cutanee. Negli adulti, per determinare la percentuale totale della superficie ustionata, è utilizzata la regola del nove o di Wallace, che si basa sulla divisione del corpo in varie sezioni (Alharbi et al. 2012).
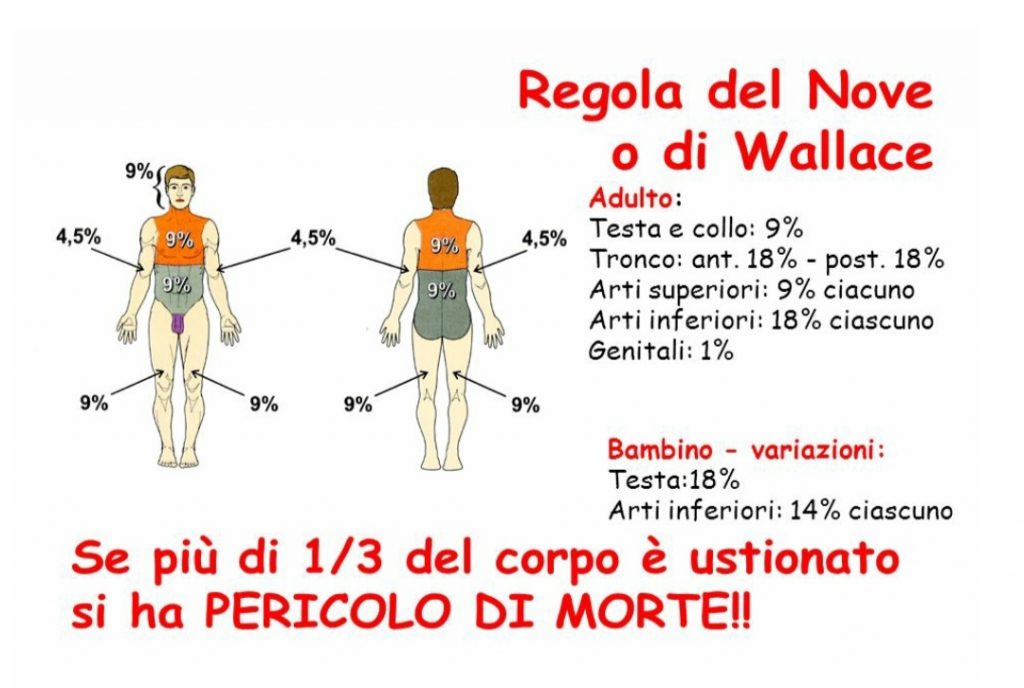
Per la regola di Wallace, la superficie corporea è stata suddivisa per convenzione in valori percentuali che corrispondono a segmenti rapportati numericamente al nove ed ai suoi multipli, definita appunto regola del nove, con alcune elementari modifiche in riferimento alla superficie corporea del paziente pediatrico . Pertanto se ci troviamo di fronte all’ustione di una mano potremmo definirne il grado, la profondità, ma soprattutto la percentuale che all’incirca corrisponde all’1% della superficie cutanea.
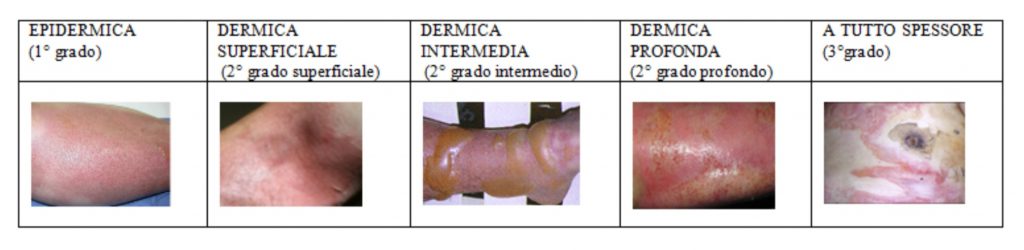
Una valutazione accurata deve essere eseguita per permettere di quantificare la necessità di fluidi endovenosi, le linee guida per il centro ustioni, e l’indicazione di interventi con la stima della prognosi. Il grado delle ustioni è calcolato per stimare la prognosi, il trattamento più idoneo e gli interventi chirurgici che dovranno essere svolti (Alharbi et al. 2012). Le ustioni sono suddivise in gradi:
- Ustioni di primo grado: arrossamento e dolore tipico della pelle colpita. Si verifica un danno epiteliale lieve senza la formazione di flittene che, in genere, sono prodotte in seguito ad una scottatura (Alharbi et al. 2012).
- Ustioni superficiali di secondo grado: si verifica un danno epiteliale completo e che coinvolge il tessuto papillare. Questo grado non lascia danni neurovascolari, però provoca dolore, sanguina e si presenta con flittene. La riparazione epiteliale si verifica entro 14 giorni, lasciando cicatrici dopo la guarigione (Alharbi et al. 2012).
- Ustioni profonde di secondo grado: sono presenti danni epiteliali completi e danni al derma reticolare. Questo si traduce in un deterioramento neurovascolare. Infatti si presenta generalmente senza sanguinamento e sensibilità della parte lesa e appare di colore bianco. Le flittene possono anche essere presenti, ma sono più grandi rispetto alle ustioni superficiali di secondo grado. La guarigione può avvenire ma richiede più di 14 giorni e comporta l’insorgenza di cicatrici (Alharbi et al. 2012).
- Ustioni di terzo grado: coinvolgono l’epidermide, il derma e il tessuto sottocutaneo. La pelle appare coriacea, composta da vasi sanguigni trombotici (Alharbi et al. 2012).
- Ustioni di quarto grado: questo grado è discutibile in quanto si tratterebbe di un’ustione di terzo grado con coinvolgimento della fascia sottostante, dei muscoli e persino delle ossa (Alharbi et al. 2012).
La valutazione della gravità dell’ ustione si basa su quattro criteri principali:
- ESTENSIONE: valutare sempre in modo preciso l’estensione della lesione. Se non si dispone di mappe specifiche bisogna considerare la regola che fa equivalere la superficie del palmo della mano del paziente all’1% della sua superficie corporea. La gestione ambulatoriale non pone problemi per le ustioni superficiali. Nel caso di ustioni di 2° grado intermedio-profondo e/o di 3° grado, la decisione di ospedalizzare o meno il paziente è basata principalmente sul calcolo dell’estensione: S.U.(Superficie Ustionata) >8% nei bambini fino a 4 anni, S.U.> 10% in quelli più grandi e nell’anziano e S.U. >15% nell’adulto.
- PROFONDITA’: le ustioni sono classicamente distinte in base alla profondità del danno.
Le ustioni profonde possono essere trattate in ambulatorio fino ad una estensione dell’ 1-2%., dopo i primi giorni, quando l’area di 3° grado è ben demarcata, inviare allo specialista per la valutazione di un eventuale trattamento chirurgico, per la possibilità di insorgenza di esiti cicatriziali invalidanti. - SEDE: si distinguono alcune sedi cosiddette “critiche” che è consigliabile sottoporre allo specialista per il rischio di complicanze, in particolare VISO, MANI, PERINEO, PIEDI e interessamenti CIRCONFERENZIALI.
- ETA’: ha un ruolo importante nella gravità delle ustioni. I bambini sotto l’ anno di età, tranne che per ustioni molto limitate (<1%), e gli anziani con S.U.>10% vengano sempre valutati in ambiente ospedaliero.
L’ infermiere Wound Care ha un ruolo importante nella gestione delle ustioni . Per ridurre al minimo la contaminazione batterica e favorire la guarigione occorre effettuare un’ accurata detersione associata a debridement per rimuovere detriti e tessuti necrotici. La detersione può essere effettuata con soluzione salina o con soluzione contenente antisettici. Bisogna rimuovere tutto il materiale estraneo ed i lembi di epidermide scollata e necrotica e rasare i peli intorno all’area lesa. La medicazione inoltre, deve avere le seguenti caratteristiche:
- mantenere un ambiente umido
- non aderire alla pelle
- mantenere in stretto contatto con il fondo della ferita
- proteggere contro le infezioni
Per la maggior parte delle ustioni epidermiche occorrono idrogeli o creme idratanti per lenire il dolore associato; in quelle dermiche non complicate occorre, in particolare, una medicazione al silicone posizionata a contatto con la ferita, ma non aderente e che preveda una medicazione secondaria che varia in base alla quantità di essudato. Sulla base di quest’ultimo distinguiamo:
- Idrocolloide: essudato basso/moderato
- Schiuma di poliuretano: essudato moderato/alto
- Alginato o idrofibra: essudato elevato
Inizialmente il cambio deve avvenire ogni 48h poiché si produce maggior quantità di essudato, mentre nei giorni a seguire la medicazione può essere rinnovata ogni 3-5 giorni. E’ opportuno tenere sempre presente che il tempo medio di guarigione di una ustione di 2° grado non profondo è circa di 7/10 giorni, pertanto le ustioni che non mostrano tendenza a guarire, in questo lasso di tempo, vanno ragionevolmente inviate allo specialista.
Le aree ustionate, in particolare se in sedi esteticamente importanti, anche se non cicatriziali, devono essere protette dai raggi solari con indumenti o creme solari a protezione massima, per lunghi periodi (circa 1-2 anni), per il rischio di comparsa di discromie.
Inoltre, le vesciche causate da ustione possono essere gestite direttamente.
Ci sono molteplici pareri a volte discordanti riguardo ciò e a tal proposito la letteratura è limitata.
Ci sono infatti due approcci possibili:
- Lasciare intatta la bolla. In questo caso si incoraggia l’ambiente di guarigione della ferita umida, l’integrità della bolla agisce come barriera naturale contro le infezioni e le citochine, assieme ai fattori di crescita presenti nel siero, possono migliorare la guarigione. Tra gli aspetti negativi ciò prolunga il processo infiammatorio aumentando il tempo di guarigione.
- Aspirazione della flittena e sbrigliamento. Ciò può diminuire la probabilità di progressione della ferita, riducendo la pressione e consente l’osservazione diretta della base della ferita ma può aumentare il rischio di infezione.
- Bisogna valutare sempre la presenza e il tipo di secrezioni. Nel caso di sospetta infezione il paziente viene inviato dallo specialista.
Le ustioni che guariscono entro due settimane dall’incidente, in genere, non esitano in cicatrici. Quando la riepitelizzazione spontanea non è possibile o le lesioni sono profonde (a spessore completo) o estese si effettua il trapianto cutaneo. Le aree che costituiscono una priorità per il trapianto sono il viso, per ragioni estetiche e psicologiche, le mani e altre aree funzionali come le estremità inferiori e le articolazioni. Il trapianto permette di reintegrare più rapidamente la capacità funzionale e riduce la possibilità che si sviluppino contrazioni cicatriziali. Gli autotrapianti possono essere a mezzo spessore a spessore completo o a innesto con peduncolo. Gli ultimi due sono più frequenti nella ricostruzione chirurgica che si effettua dopo mesi o anni dalla lesione iniziale. I trapianti a mezzo spessore possono essere effettuati in fogli, in piccole sezioni o espansi dalla loro originale dimensione a una più estesa dal 50 al 90 %. Inoltre fa si che la sede di espianto conservi le ghiandole sudoripare e i follicoli piliferi, mantenendo anche la capacità di guarire rapidamente in 10-14 giorni. Nella sede di trapianto si deve mantenere un’adeguata pressione e si deve evitare il contatto con l’aria, pertanto si effettua una medicazione compressiva. Nel caso in cui sia impossibile effettuare un autotrapianto si procede con prelievo di cute da parenti o da cadavere fresco ( entro le 18 ore o crioconservato) o da animale, di solito suini. Sono trattamenti temporanei, per coprire le lesioni e prevenire le infezioni, perché dopo 15 giorni circa questi trapianti danno rigetto.
Nel trattamento delle ustioni si evidenzia la presenza del dolore. Le caratteristiche più evidenti nel dolore da ustione, sono la sua intensità e la sua durata. Il livello di intensità del dolore delle ustioni ha molti alti e bassi. Il dolore primario dell’ustione stessa è molto intenso nella fase iniziale e acuta, ma poi si affievolisce. Però per le settimane che seguono, fino a che la cute non si sia rimarginata o il trapianto non abbia attecchito, l’intensità del dolore rimane elevata durante i vari trattamenti come la detersione della lesione, il cambio di medicazione, la rimozione di tessuto devitalizzato e la terapia fisica, che spesso avvengono simultaneamente o in sequenza. Anche quando è stato effettuato un trapianto e l’ustione stessa è meno sensibile, la sede donatrice può causare un dolore acuto per diversi 70 giorni. Il disagio causato dal processo di guarigione del tessuto, come il prurito, il formicolio e l’irrigidimento della cute o delle articolazioni, aggiunge durata se non intensità al dolore, per settimane e mesi.
Purtroppo come si evidenzia da diversi studi ,le ustioni rappresentano ancora una delle principali cause di morte e disabilità nel mondo. Il trattamento delle ustioni è una grande impresa e coinvolge molti componenti come per esempio la valutazione delle dimensioni dell’ustione e della sua profondità. I progressi in questo ambito hanno contribuito, in modo significativo, ad una maggiore sopravvivenza, a livello mondiale, delle persone ustionate (Joory, Kwang, e Naiem 2014). Con le evoluzioni nella cura delle gravi ustioni, molte persone conseguono una guarigione e un aumento della qualità di vita (Keller e Schub 2015).
Si evidenzia l’ importanza del ruolo dell’ infermiere Wound Care nella gestione del trattamento delle ustioni. L’ infermiere Wound Care oltre a gestire con competenza e professionalità le ustioni, è in grado di ascoltare il paziente , cercando di comprenderlo, e di aiutarlo a superare i momenti più dolorosi o di crisi.
L’approccio dell’infermiere Wound Care che tiene conto di un ascolto attivo, di empatia, della comprensione del vissuto del paziente e del tempo che gli serve per riprendere in mano la propria esistenza, dopo aver subito un’ustione, ha lo scopo primario di aiutarlo a far fronte all’evento traumatico subito, ricercando in sé le proprie risorse. Il suo ruolo è quindi centrato sulla promozione della relazione autentica verso la persona ustionata al fine di incrementare la qualità di vita .
Bibliografia.
- Alharbi, Ziyad, Andrzej Piatkowski, Rolf Dembinski, Sven Reckort, Gerrit Grieb, Jens Kauczok, Norbert Pallua. 2012. Treatment of burns in the first 24 hours: simple and practical guide by answering 10 questions in a step-by-step form. World Journal of Emergency Surgery 7:13. doi: 10.1186/1749-7922-7-13.
- Bagheri, Fariborz, Fatemeh Heidari, Ali Reza Kiamanesh. 2015. Association of resilience with emotional intelligence in nursing workplace. Indian Journal of Fundamental and Applied Life Sciences 5(2): 369-373.
- Blot, Stijn, Nele Brusselaers, Stan Monstrey, Dirk Vogelaers, Eric Hoste. 2010. Severe burn injury in europe: a systematic review of the incidence, etiology, morbidity, and mortality. Crirical Care 14(5): 188. doi:10.1186/cc9300.
- Browne, Allyson, Sian Falder, Dale Edgar, Emma Staples, Joy Fong, Suzanne Rea, Fiona Wood. 2009. Core outcomes for adult burn survivors: a clinical overview. Burns 35(5):618-641. doi:10.1016/j.burns.2008.09.002.
- Caruso DM, Foster KN, Blome-Eberwein SA, et al: Randomized clinical study of Hydrofiber dressing with silver or silver sulfadiazine in the management of partial-thickness burns. Journal of Burn Res.2006;27(3):298-309.
- Cocharane C, Rippon MG, Rogers A, Walmsley R et all.Application of an in vitro model to evaluate bioadhesion of fibroblast and epithelial cells to two different dressings. Biomaterials 1999; 20:1237- 1244 4.
- International Best Practice Guidelines : Effective skin and wound management of non-complex burns. Wound International , 2014.
- Jones SA, Bowler Pg, Walker M. Antimicrobial activity of silver-comtaining dressings is influenced by dressing conformability with a wound surface. Wounds 2005; 17(9):263-270.
- Nancy M. Hollowway, Piani di assistenza in area critica, Edizioni Sorbona, Milano.
- Silvio Fiocca, Fondamenti di anatomia e fisiologia umana, 2° edizione, Edizioni Sorbona, Milano.
- Piasentin, Sergio. 2012. La cura. Modulo epistemologia della cura. Manno, SUPSIDEASS.
- Piasentin, Sergio. 2012. Qualità della vita. Modulo Fasi della vita e caratteristiche dell’utenza. Manno, SUPSI-DEASS. 43.