La presenza di Infermieri esperti in Wound Care nelle Residenze Sanitarie Assistenziali (RSA) è molto importante. Ecco perché.
La Residenza Sanitaria Assistenziale (RSA) è una struttura residenziale extra ospedaliera finalizzata a fornire accoglimento, prestazioni sanitarie e di recupero, tutela e trattamenti riabilitativi ad anziani in condizioni di non autosufficienza fisica e psichica, privi di supporto familiare che consenta di erogare a domicilio gli interventi sanitari continui e l’assistenza necessaria. Le RSA sono volte a coniugare le esigenze di assistenza sanitaria con le esigenze di assistenza tutelare ed alberghiera.
Cos’è una RSA.
Le RSA possono diversificarsi a seconda della tipologia degli ospiti, della valenza assistenziale e del modello organizzativo in RSA di base e RSA di cura e recupero. Quelle di base possono ospitare anziani non autosufficienti con limitazioni di autonomia di ogni genere (fisiche, mentali e sociali) non assistibili a domicilio. Quelle di cura e recupero, invece, si rivolgono alla stessa tipologia di utenza che richiede assistenza sanitaria e riabilitativa continue e, comunque, non tali da consentire il ricovero ospedaliero.
L’ubicazione delle RSA.
Tali strutture dovrebbero essere localizzate in zone urbanizzate, integrate con il contesto preesistente, al fine di evitare ogni forma di isolamento o allontanamento dall’ambiente sociale di appartenenza. Il loro bacino di utenza deve, pertanto, essere individuato in base al principio della territorialità.
Come sono organizzate le RSA.
Le RSA sono organizzate in moduli o nuclei. Il D.P.C.M. del 22/12/89 stabilisce che ciascun modulo deve essere composto al massimo da 20 posti letto, ma prevede la possibilità di eventuali deroghe ad opera di norme regionali, purché giustificate. L’organizzazione per moduli consente di accogliere, nella stessa RSA, gruppi di ospiti con problematiche diverse, senza determinare interferenze e salvaguardando le esigenze di riservatezza. Inoltre, tale forma di organizzazione consente di realizzare un impiego più razionale delle risorse e del personale.
Cosa offre la RSA.
La RSA offre assistenza per le attività quotidiane (alzata, messa a letto, igiene personale); assistenza medica di base che può essere fornita dai medici interni alla struttura o dal medico di base scelto dall’assistito; assistenza infermieristica diurna e notturna; assistenza specialistica che nelle strutture pubbliche o accreditate viene prestata dagli specialisti dei servizi sanitari dell’ASL; assistenza psicologica; trattamenti riabilitativi; attività di socializzazione, ricreative, culturali ed occupazionali; servizio alberghiero (fornitura pasti, lavanderia e guardaroba, pulizia e riordino camere, pulizia generale e riordino spazi comuni).
Il personale nelle RSA.
Il personale operante all’interno della struttura è composta da: coordinatore socio-sanitario, infermiere, fisioterapista, animatore-educatore, addetti all’assistenza, logopedista, assistente sociale, psicologo, medico di base e medici specialisti.
RSA pubbliche o private: l’unità di valutazione geriatrica.
La RSA può essere una struttura pubblica o privata accreditata ovvero una struttura privata.
L’ammissione nella struttura pubblica o accreditata è subordinata al rilascio di una richiesta del medico di base o del medico ospedaliero, alla sottoposizione ad una visita dell’Unità Valutativa Geriatrica distrettuale e all’inserimento in un’apposita lista di attesa. Il costo delle prestazioni fornite dalla RSA pubblica o accreditata è a carico del Servizio Sanitario Nazionale e varia a seconda del livello di assistenza prestato. Tuttavia, può essere previsto, a carico dell’utente, il pagamento di una diaria per il servizio alberghiero il cui importo varia a seconda delle disposizioni normative regionali. Il pagamento della retta dipende dal reddito della persona e del suo nucleo familiare. In caso di condizioni economiche precarie, debitamente accertate, il Comune di residenza può intervenire e farsi carico del pagamento totale o parziale della retta. Il Case Manager svolge un ruolo fondamentale a livello territoriale .
Il Case Manager nelle RSA.
Il Case Manager, in particolare, si inserisce nel contesto della metodologia del Case Management: prevede la presa in carico del paziente e della sua famiglia attraverso percorsi assistenziali più o meno complessi, a seconda dei casi, per agevolare il rientro al domicilio o l’inserimento presso strutture sanitare di lungodegenza e/o riabilitazione.
Il Case Management, considerato da alcuni come l’evoluzione del modello di Primary Nursing, è un sistema che, attraverso il governo dell’intero processo, permette al Case Manager di coordinare varie professionalità e risorse, garantendo un’assistenza personalizzata e favorendo la massima autonomia residua possibile all’utente.
In questo contesto, dunque, il Case Manager assume la gestione del caso e diventa la figura di riferimento per il paziente, i famigliari e/o caregiver e altri operatori sanitari e sociali, con la responsabilità a suo carico di:
- presentare e spiegare il processo e le fasi che lo compongono;
- garantire e coordinare l’applicazione del processo;
- individuare e contribuire a superare le eventuali criticità.
Si possono riassumere le sfaccettature del suo ruolo in tre tipologie:
- clinico: ha le competenze necessarie per identificare e accertare i problemi reali e/o potenziali del paziente e della famiglia, attraverso la valutazione delle condizioni fisiche, emotive e psicosociali dell’assistito. In regime di collaborazione con gli altri membri del team multidisciplinare sviluppa un piano assistenziale mirato a raggiungere la giusta risposta ai bisogni dell’utente;
- manageriale: si occupa della gestione dell’assistenza all’utente pianificando interventi e modalità di trattamento che tengano conto delle specificità dei bisogni; inizia ad elaborare il piano di dimissione al momento della presa in carico della persona; in collaborazione con l’équipe multidisciplinare, determina obiettivi e durata della degenza; valuta in maniera costante la qualità dell’assistenza fornita e gli esiti di tali interventi;
- finanziario: sempre in un contesto collaborativo, evita l’inadeguatezza delle cure erogate; garantisce la giusta assegnazione delle risorse per tutta la degenza; promuove un migliore utilizzo delle risorse evitando sprechi e frammentazioni inutili delle prestazioni.
L’Infermiere Case Manager:
- prende in carico il paziente e la famiglia predisponendo un tipo di assistenza continuativa, ovvero che venga garantita anche nei passaggi da un setting assistenziale all’altro, sia esso di tipo ospedaliero, domiciliare o residenziale;
- durante la degenza garantisce il mantenimento del massimo livello di autonomia residuapossibile del paziente;
- identifica il percorso extra-ospedalieropiù adatto al singolo paziente prendendo contatti con le strutture idonee, accompagna assistito e famiglia lungo tutto l’iter sostenendolo dal punto di vista assistenziale ed educativo;
- reperisce le risorse strumentali necessarie al domicilio per garantire una gradualità delle cure e una dimissione protetta.
Oltre alle competenze cliniche, organizzative e manageriali, l’Infermiere Case Manager è dotato di ottime capacità relazionali che spende, in primis, con gli utenti e con le famiglie di riferimento e, in maniera sinergica, con tutte le altre figure professionali di ambito sanitario e sociale necessarie al caso, quali ad esempio:
- Unità di Valutazione Geriatrica Ospedaliera (UVGO);
- Unità di Valutazione Geriatrica Territoriale (UVGT);
- Assistenza Domiciliare Integrata (ADI);
- Servizi Sociali;
- Servizi residenziali e semi-residenziali;
- Personale sanitario di altre unità operative.
Gli obiettivi dell’introduzione della figura del Case Manager nel nostro Sistema Sanitario Nazionale sono:
- ridurre la durata dei ricoveri per la salvaguardia dell’autonomia residua del paziente;
- ridurre i casi di rientro in ospedale a breve termine per incapacità di gestione domiciliare;
- pianificazione e attuazione dell’educazione terapeutica;
- garantire appropriatezza delle prestazioni e dell’uso delle risorse;
- aumentare la soddisfazione dell’utenza.
L’aspettativa di vita e le patologie nell’anziano.
L’aumento dell’aspettativa di vita coincide con un aumento delle patologie croniche e delle condizioni di non autosufficienza, nonostante ciò gli interventi sanitari diagnostici e terapeutici e la migliore qualità dell’assistenza hanno portato ad una maggiore sopravvivenza dell’individuo.
Questo processo di invecchiamento della popolazione ha determinato la nascita di una nuova classe che è quella dell’ “anziano fragile” o Frail Elderly, riferito a persone di età superiore ai 75 anni, in cui si verifica un processo di decadimento incapace di autoripararsi, con incremento della suscettibilità.
La presa in carico globale e il “cambiamento” della pelle nell’anziano.
Emerge un concetto più ampio di cura della persona, si introduce il concetto della Prese in carico globale del paziente anziano, attraverso cui l’infermiere valuta i bisogni del paziente, si fa portavoce delle sue necessità e mette in atto strategie per rispondere a ai suoi bisogni.
I cambiamenti naturali della pelle con l’invecchiamento, così come l’aumentata predisposizione alle lesioni da pressione e all’incontinenza, implicano il fatto che gli anziani residenti in strutture o in case di cura necessitino di cure topiche per la cute.
Quando la pelle invecchia, c’è un declino nel turnover delle cellule epidermiche, una diminuita produzione di oli protettivi e un assottigliamento dello strato adiposo sottocutaneo.
Questi cambiamenti portano a una riduzione dell’abilità della pelle delle persone anziane di adempiere alle proprie funzioni, quali agire come barriera per agenti patogeni e irritanti e come regolamentazione dell’idratazione e della temperatura.
Il cambiamento più ovvio per l’epidermide che invecchia è l’appiattimento della giunzione tra derma ed epidermide.
La ridotta connettività tra questi due strati comporta una diminuzione di comunicazione e passaggio di nutrienti tra essi, che provoca una minore resistenza alle forze di taglio (lacerazioni cutanee).
Gli individui più a rischio di lacerazioni cutanee sono le persone molto anziane, dipendenti per le attività di vita quotidiana, compromesse dal punto di vista nutrizionale e quelle con demenza.
Nelle persone anziane lo spessore del derma può essere ridotto anche fino al 20%, fattore che può spiegare l’aspetto di carta sottile che assume la loro pelle.
La risultante riduzione della vascolarizzazione di questo strato cutaneo può portare alle diminuzioni osservate in fatto di proliferazione e riparazione cutanea.
La pelle normale fornisce una barriera che è resistente agli agenti irritanti e ai patogeni e svolge funzioni di termoregolazione e trasporto dei liquidi.
Nell’ASL di Taranto fino a qualche tempo fa esisteva l’integrazione ospedale territorio in cui l’ infermiere Wound care collaborava con l’ assistente sociale . L’ infermiere Wound care veniva attivato dal coordinatore di reparto dopo aver stilato un piano di assistenza personalizzato.
Una volta attivato l’infermiere wound care si procedeva alla valutazione olistica del paziente strutturando l’accertamento infermieristico in due fasi: l’accertamento del paziente e l’accertamento dell’ulcera.
L’accertamento del paziente consiste in una valutazione iniziale che è stata per gli infermieri, nel corso dello studio, un’opportunità perfetta per ricercare informazioni relative a qualsiasi fattore sociale, psicologico o stili di vita che possono ostacolare la guarigione della ferita.
Dopo aver effettuato un’accurata valutazione del paziente, l’attenzione dell’infermiere si sposta successivamente sull’ulcera . Una precisa valutazione della lesione consente agli infermieri di scegliere trattamenti appropriati e di monitorare l’evoluzione della lesione.
Ciò veniva eseguito sia se il paziente doveva andare a domicilio e sia in RSA garantendo così un’ assistenza infermieristica continuativa sulla gestione della lesione o prevenzione della cute.
La prevenzione che riguarda la protezione della cute è il primo passo da compiere, bisogna elaborare un piano personalizzato per correggere le cause co-fattori che influenzano l’integrità della pelle, comprese le esigenze dei pazienti (fisiche, emotive e sociali), le ferite (se applicabili) e le sfide ambientali/sistemiche. In realtà il progetto iniziale quello presentato alla Direzione Sanitaria ma mai attuato prevedeva la presenza dei case manager in ogni reparto i quali dovevano prendere in carico il paziente.
Raccoglievano tutte le informazioni sul paziente e in dimissione attivavano le procedure del progetto. Ancor prima di essere dimesso il paziente si decideva in base al piano assistenziale personalizzato se doveva essere seguito a domicilio o nell’ ambulatorio infermieristico o presso RSA.
In base alle esigenze del paziente il wound care si attivava per seguirlo fino alla completa guarigione della lesione.
Il Wound Care nelle RSA.
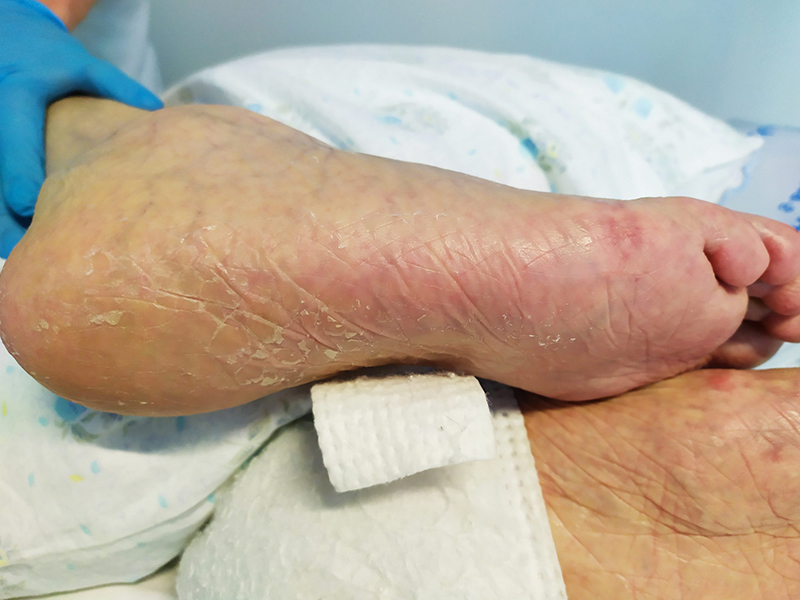
Il Wound Care nelle Rsa svolge un ruolo importante poichè essendo ricoverati pazienti fragili questi ultimi possono presentare sul corpo delle SKIN TEARS.
Le skin tears o “lesioni da lacerazione” sono lesioni che spesso riscontriamo negli ospiti presenti nelle RSA.
Le skin tears vengono definite come ferite causate “da taglio, frizione e/o corpo contundente con la conseguente separazione di strati di pelle.
Può essere a spessore parziale (separazione dell’epidermide dal derma) o a spessore intero (separazione dell’epidermide e del derma dalle strutture sottostanti) ( Le Blanc e Baranoski, 2011).
L’etiologia suggerisce che i cambiamenti fisiologici della cute legati all’età avanzata assieme a comorbilità, siano tra i principali fattori di rischio per la loro insorgenza.
Dati precisi sul fenomeno non sono molti, ma viene stimato che siano molto più frequenti delle stesse lesioni da pressione (Carville et al, 2007), osservando percentuali di prevalenza in RSA intorno al 40% (Everett e Powell, 1994).
I professionisti sanitari si trovano spesso impreparati ad interagire con il paziente anziano e a comunicare con loro in modo empatico.
L’empatia ha l’obiettivo di far sentire l’utente in un clima di sicurezza, di fiducia, di stabilire quel rapporto per far si che gli obiettivi assistenziali vengano raggiunti.
La risorsa della Rsa è nella socialità, nei legami che si creano con i professionisti. Con il passare degli anni la vecchiaia è inevitabile ed è un processo che riguarda tutti.
Pertanto, i professionisti devono tutelare queste persone fragili attuando percorsi assistenziali mirati alla prevenzione per ottenere così uno stato di completo benessere fisico e mentale.
Bibliografia.
- Abd Aziz, N. A. S., Teng, N. I. M. F., Abdul Hamid, M. R., & Ismail, N. H. (2017). Assessing the nutritional status of hospitalized elderly. Clinical Interventions in Aging, 12, 1615–1625.
- Bosello, O., & Zamboni, M. (2011). Manuale di gerontologia e geriatria. Padova: Piccin.
- Bouillanne, O., Morineau, G., Dupont, C., Coulombel, I., Vincent, J.-P., Nicolis, I., … Aussel, C. (2005). Geriatric Nutritional Risk Index: a new index for evaluating at-risk elderly medical patients. The American Journal of Clinical Nutrition, 82(4), 777–783.
- Cavazzuti, F., Cremonini, G., & Di Giulio, P. (2000). Assistenza geriatrica oggi (1a ristampa). Milano: Casa Editrice Ambrosiana.
- De Girolami F., Faggian S., La relazione nelle strutture residenziali. L’operatore, i familiari, l’utente, Carocci Faber Editore, Roma 2006, p.67.
- Fazzi L., Il Lavoro con gli Anziani in Casa di Riposo, Maggioli Editore, 2014.
- Gregianin A., L’Universo della Terza Età: un esempio di invecchiamento attivo, Pensa Multimedia, Brescia, 2013.
- Mazzucco C., Promuovere l’età anziana, Brescia, Pensa Multimedia, 2012.
- Munk, T., Tolstrup, U., Beck, A. M., Holst, M., Rasmussen, H. H., Hovhannisyan, K., & Thomsen, T. (2015). Individualised dietary counselling for nutritionally at-risk older patients following discharge from acute hospital to home: a systematic review and metaanalysis. Journal of Human Nutrition and Dietetics, 29(2), 196–208.
- Nebuloni, G., Di Giacomo, P., Meneghetti, O., & Rigon, L. A. (2017). Assistenza infermieristica alla persona anziana: percorsi di promozione della salute, di educazione e di assistenza : [pianificazione assistenziale con NANDA-I, NOC e NIC] (Seconda edizione). Milano: Casa editrice ambrosiana.
- Polit, D. F., & Beck, C. T. (2017). Nursing research: generating and assessing evidence for nursing practice (Tenth edition, international edition). Philadelphia: Wolters Kluwer
- Tramma S., Gli anziani nelle strutture residenziali, Roma, La Nuova Scientifica, 1997.



[…] Read More […]