Iperplasia prostatica benigna: ecco le cause, i segni e i sintomi a cui devono fare attenzione i Medici e gli Infermieri prima di iniziare il trattamento farmacologico e/o chirurgico.
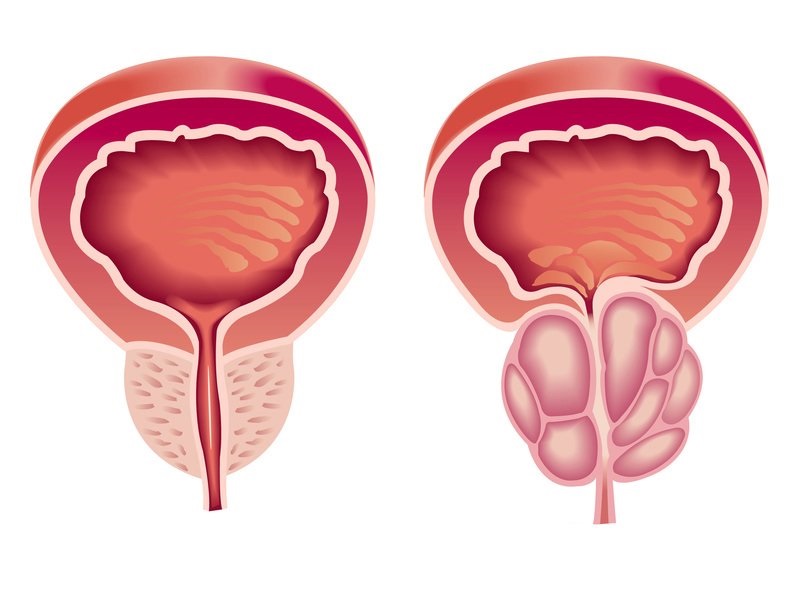
L’iperplasia prostatica benigna conosciuta anche come adenoma prostatico o in maniera inesatta come ipertrofia prostatica benigna, è una condizione caratterizzata dall’aumento di volume della ghiandola prostatica.
Non è da considerarsi una neoplasia maligna. L’aumento di volume infatti non è dovuto ad una ipertrofia, ma ad una iperplasia della componente parenchimale e stromale della ghiandola.
Anche se entrambe le condizioni comportano un aumento volumetrico globale, il termine ipertrofia indica l’aumento di volume delle singole cellule componenti un organo, che mantengono invariato il loro numero, mentre iperplasia indica l’aumento del numero delle cellule.
In questo caso l’aumento del numero delle cellule ha luogo nella zona centrale della prostata, che si trova a contatto con l’uretra prostatica, o nelle ghiandole periuretrali e nella zona di transizione.
Inizia generalmente con lo sviluppo di noduli microscopici costituiti principalmente da elementi stromali e parenchimali, che col passare degli anni, aumentando in numero e dimensioni, comprimono e distorcono l’uretra prostatica producendo un’ostruzione che ostacola la fuoriuscita dell’urina.
Sintomi e segni.
La sintomatologia può essere legata od estranea al volume della prostata.
Possiamo infatti avere sintomi dinamici (correlati al volume prostatico) o sintomi statici (abbinabili al tono della muscolatura vescicale e prostatica).
Sostanzialmente possiamo raggruppare i sintomi in due grandi famiglie:
- Sintomi di tipo ostruttivo: difficoltà ad iniziare ad urinare, sforzo durante la minzione, flusso interrotto, sensazione di incompleto svuotamento vescicale e mitto debole.
- Sintomi di tipo irritativo: bruciore alla minzione, nicturia e pollachiuria.
L’IPB può anche essere una concausa di altre patologie dell’apparato urinario in quanto il ristagno, porterebbe alla proliferazione di batteri con il conseguente scatenarsi di infezioni come pielonefriti e prostatiti.
Iperplasia prostatica benigna: diagnosi.
Un primo approccio diagnostico è dato dalla raccolta anamnestica. Una visita urologica con conseguente esplorazione rettale potrebbe mettere in risalto un ingrossamento della ghiandola con ispessimento della parete e, quindi fornire, una prima indicazione per escludere o diagnosticare prostatiti o addirittura un tumore prostatico.
Il successivo approccio è l’esame ecografico che andrà a valutare lo spessore della parete vescicale (eseguito a vescica piena) e del ristagno urinario.
Tra gli esami ematici che possono dare un aiuto concreto, anche se non definitivo alla diagnosi di IPB, ricordiamo il dosaggio del PSA.
Un aumento esponenziale potrebbe indicare un processo flogistico in atto ma, nel peggiore delle ipotesi, potrebbe rivelare la presenza di un tumore prostatico.
Ma quale è la terapia da adottare per l’IPB?
Terapia farmacologica.
Si basa sull’utilizzo di α-bloccanti che migliorano la sintomatologia dell’IPB. Tra le molecole più importanti ricordiamo: terazosina, doxazosina, tamsulosina, alfuzosina.
I principali benefici sono il rilassamento della parete prostatica e del collo vescicale con aumento del flusso urinario.
Da non sottostimare anche l’utilizzo degli inibitori della 5α-reduttasi (finasteride e dutasteride) che, utilizzati unitamente agli α-bloccanti, portano ad una sostanziale riduzione del volume prostatico.
Gli effetti indesiderati generalmente non sono molti ma comunque risultano fastidiosi: eiaculazione precoce, disfunzione erettile e diminuzione della libido.
Terapia chirurgica.
E’ consigliata quando l’IPB è sintomatica con conseguenti infezioni delle vie urinarie, insufficienza renale, ritenzione urinaria e calcoli vescicali.
La prostatectomia a cielo aperto è consigliata per prostate voluminose.
Si effettua un’incisione addominale, ha tempi di guarigione lunghi ma è più affidabile della transuretrale, con probabilità rare di reintervenire.
La prostatectomia transuretrale si effettua in laparoscopia (meno invasiva rispetto quella a cielo aperto). Necessita di anestesia generale o regionale e può presentare maggiori complicanze: sanguinamenti, infezioni e possibilità di reintervento.
L’assistenza infermieristica risulta basilare in particolar modo nel post operatorio.
Rilevazione dei parametri vitali, controlli ematici, somministrazione di terapia infusiva reidratativa e controllo liquidi del lavaggio vescicale.
In prima giornata il paziente potrà mobilizzarsi ed assumere dieta leggera.
In seconda giornata e, dopo aver verificato l’aspetto delle urine (devono presentarsi chiare), si potrà decidere per la rimozione del CV.
Durante la terza giornata, col benestare medico, il paziente potrà anche essere dimesso.
Evitare sforzi per almeno 6 mesi ed evitare la stipsi. L’attività sessuale potrà riprendere dopo circa 3 settimane.
Il controllo di follow up andrà eseguito dopo circa 3 mesi ed il PSA controllato annualmente.



[…] Iperplasia prostatica benigna: cause, sintomi, trattamenti, operazione. […]
[…] Iperplasia prostatica benigna: cause, sintomi, trattamenti, operazione. […]
[…] Iperplasia prostatica benigna: cause, sintomi, trattamenti, operazione. proviene da AssoCareNews.it – Quotidiano Sanitario […]
[…] Iperplasia prostatica benigna: cause, sintomi, trattamenti, operazione. proviene da AssoCareNews.it – Quotidiano Sanitario […]
[…] Iperplasia prostatica benigna: cause, sintomi, trattamenti, operazione. proviene da AssoCareNews.it – Quotidiano Sanitario […]
[…] Ipertrofia prostatica benigna; […]
[…] Ipertrofia prostatica benigna; […]
[…] Iperplasia prostatica benigna: cause, sintomi, trattamenti, operazione. […]