Emergenza Coronavirus. Fare assistenza domiciliare ai tempi del Covid-19. Il rischio quotidiano di infermieri e Oss senza protezioni e procedure adeguate. Il punto di vista di Cinzia Beligni.
«L’ospedale è il giusto setting solo per una certa percentuale dei malati in generale ma soprattutto di Covid-19. Il resto del “problema” deve essere ricondotto sul territorio. Non dobbiamo trascurare le cautele necessarie per Infermieri e OSS che lavorano sul territorio e a domicilio, necessarie per la sicurezza degli utenti. Il Covid-19 ci ha mostrato che l’organizzazione sanitaria attuale non è in grado di reggere una pandemia. E che gli inadeguati presidi individuali rischiano di essere per noi i ‘bottoni di stagno’ delle uniformi dell’armata napoleonica che frantumandosi alle basse temperature agevolarono la sconfitta dei soldati sul fronte russo». Lo afferma Cinzia Beligni, segretaria dell’Ordine delle professioni infermieristiche interprovinciale fiorentino..
«Il Covid-19 ci ha insegnato che l’organizzazione sanitaria così com’è non è in grado di contrastare l’insorgere di un’epidemia o pandemia. Le carenze che si sono verificate non sono imputabili né alla mancanza di competenze professionali dei singoli operatori né alla tecnologia (insufficiente numericamente ma adeguata nella sostanza) – spiega Beligni -. Ma lo scheletro organizzativo ha creato una rigidità delle posizioni, una iper-burocratizzazione delle procedure, un rallentamento delle risposte, una mancanza di flessibilità che sarebbero invece necessarie per adattare a tali emergenze un sistema stressato dall’efficienza in “tempo di pace”. Oltre a ciò la politica restrittiva in materia di finanze, il rischio dei piani di rientro, l’ansia del debito pubblico, le rappresaglie nei media e dei politici populisti contro i dipendenti pubblici in generale e quelli sanitari in particolare, hanno creato una falla dentro la quale il Covid-19 è passato con tutta la sua irruenza ed aggressività».
Il problema del modello ospedale-centrico. «Ed è sempre per l’ingessamento organizzativo che non si riesce, se non attraverso piccolissimi passi, ad allontanarsi dal modello ospedale-centrico che dà evidenti segni di sofferenza – aggiunge Beligni -: l’ospedale è solo il giusto setting per una certa percentuale dei malati in generale ma soprattutto di Covid-19. Il resto del “problema” deve essere ricondotto nel giusto luogo d’azione: il territorio. Al territorio spettano le attività cosiddette di primo livello e l’attività di prevenzione, promozione della salute. Per fare ciò il territorio ha necessità di una serie di risorse quanti-qualitativamente valide e di competenze in grado di garantire un livello tale di assistenza da poter far stare in sicurezza gli utenti».
In sintesi, per Beligni il territorio deve essere organizzato in modo tale da poter incanalare agilmente il paziente nel percorso giusto e nel momento adeguato giusto a seconda del bisogno. Servono attrezzature valide, adeguate, facilmente raggiungibili e accessibili sia agli operatori che alle famiglie, semplificando sia le procedure che le pratiche burocratiche. Ma c’è bisogno anche di più risorse umane e con formazione adeguata a soddisfare una prima risposta a qualsiasi tipo di bisogno. E poi di albi ed elenchi di competenze da cui il singolo professionista in maniera autonoma possa attingere per consulenze del caso. E sul territorio strumenti si deve poter essere in grado di fare e attuare misure di prevenzione anche in materia di sanità pubblica.
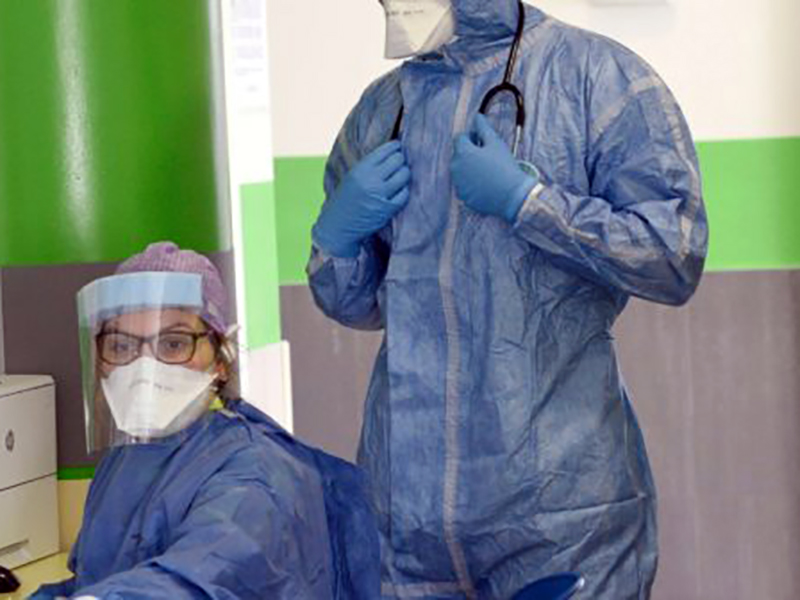
La questione dei Dpi per infermieri e OSS che lavorano sul territorio e a domicilio. «Per l’emergenza Covid-19, ma anche per tutte le altre malattie infettive e comunque in tutte le situazioni, a infermieri e OSS che lavorano sul territorio e che vanno a casa delle persone malate servono adeguati DPI, per evitare il contagio e la diffusione del virus – aggiunge Beligni -. Hanno bisogno di maschere FFP2 e FFP3, le uniche in grado di garantire un certo grado di sicurezza, camici a maniche lunghe impermeabili, doppi guanti non sterili, visiera protettiva o occhiali di protezione. Chi va a domicilio non va in un ambiente controllato come può essere l’ospedale, anche in termini di comportamenti da adottare. A domicilio è l’infermiere, l’operatore sanitario ospite che deve adeguarsi ai comportamenti della famiglia ma all’infermiere serve tempo per capire in quale situazione si trova e per costruire un valido rapporto di fiducia. Ma il Covid-19 non dà tempo per pensare, pianificare, organizzare».
Ma le cautele non finiscono qui. «Il coronavirus ha tra le sue caratteristiche la permanenza e persistenza sugli abiti e sui dispositivi. È facile quindi per l’infermiere e qualsiasi altro operatore sociale o sanitario diventare un veicolo del virus, attraverso le borse per trasportare il materiale necessario all’assistenza, scarpe e vestiti, se non adeguatamente coperti – spiega Beligni -. Il personale utilizza macchine sui cui sedili vengono appoggiate borse e zaini che poco prima sono stati appoggiati sul letto o su un mobile vicino al paziente positivo al virus: sedili dove vanno a sedersi altri colleghi e così via. Conseguenza: rischio di propagazione esponenziale del virus. C’è necessità quindi di locali, armadietti, ambienti anche all’interno dei presidi che permettano l’interruzione della propagazione del virus. È importante che gli infermieri abbiano a disposizione divise pulite, cambi sufficienti, docce funzionanti, armadietti che consentano di separare indumenti puliti e sporchi, spogliatoi sufficientemente grandi da non far concentrare gli operatori sanitari. Quando un sanitario si ammala o muore, impedisce a un elevato numero di persone di essere curate e, auspicabilmente, salvate».
«I dispositivi di protezione individuale, e in particolare le mascherine FFP2, FFP3, rischiano di diventare i bottoni di stagno della sanità italiana. Di avere lo stesso ruolo dei bottoni delle uniformi dell’armata napoleonica che si frantumavano con le basse temperature. Un dettaglio che mise in grave difficoltà i soldati impegnati sul fronte russo, tanto da compromettere l’esito della battaglia – conclude Beligni -. L’assenza di presidi adeguati sta mettendo a rischio il tesoretto del Sistema Sanitario Nazionale, ovvero gli operatori sanitari stessi: coloro che possono aiutare chi è malato a guarire. La logistica non è né un’opinione né un’attività inutile. Antoine Henri Jomini definì la logistica, con la strategia e la tattica, uno dei tre elementi basilari dell’arte della guerra. Alla logistica spetta il compito di regolamentare e pianificare quanto necessario alla sopravvivenza e alla sussistenza degli operatori (o militari in assetto di guerra) ovvero al soddisfacimento dei loro bisogni primari affinché possano muoversi e agire in sicurezza».