Cosa devono sapere Medici e Infermieri sulla gestione del Paziente con cancro alla prostata. Il Management della persona è fondamentale, in aiuto degli operatori arrivano i benefici della chirurgia robotica.
La prostata è una ghiandola presente solo negli uomini, il tumore della prostata ha origine proprio dalle cellule presenti all’interno della ghiandola che cominciano a crescere in maniera incontrollata. Il tumore della prostata è una delle patologie più frequenti nel sesso maschile, rappresenta circa il 15% di tutti i tumori diagnosticati nell’uomo e raramente si manifesta al di sotto dei 45 anni.
L’incidenza, cioè il numero di nuovi casi registrati in un dato periodo di tempo, è in continua crescita, con un raddoppio negli ultimi 10 anni, dovuto all’aumento dell’età media della popolazione e all’introduzione dell’esame del PSA (Antigene prostatico specifico). Al contrario dell’aumento della incidenza, la mortalità è in costante riduzione a conferma del ruolo decisivo giocato dalla diagnosi precoce attraverso lo screening spontaneo con il dosaggio del PSA e la visita urologica.
Cause e fattori di rischio del tumore alla prostata.
Le cause del tumore prostatico sono ad oggi sconosciute, tuttavia possono essere individuati alcuni potenziali fattori di rischio in grado di favorirne l’insorgenza:
- Età: l’età è il principale fattore di rischio, questo tumore si presenta di rado negli uomini di età inferiore a 45 anni. Le probabilità aumentano con l’aumentare dell’età e, nella nostra esperienza, la maggioranza degli uomini affetti da tumore prostatico ha più di 60 anni.
- Storia familiare: il rischio per un uomo aumenta nel caso in cui il padre o un fratello abbiano una storia clinica di tumore della prostata.
- Razza: il tumore della prostata è più comune negli uomini afroamericani rispetto ai bianchi, compresi gli uomini di origine ispanica. La frequenza è inoltre minore negli uomini asiatici e nei nativi americani.
- Dieta: alcuni studi suggeriscono che gli uomini che seguono una dieta ricca di grassi animali o carne potrebbero essere più esposti e, allo stesso modo, uomini che seguono una dieta ricca di frutta e verdura sembrerebbero meno a rischio.
- Fattori genetici e ormonali: le mutazioni di alcuni geni come BRCA1 e BRCA2 o HPC1, rilevate con maggiore frequenza nei soggetti di età < 55 anni, ed elevati livelli di testosterone e dell’ormone IGF1 possono aumentare il rischio.
Prevenzione e diagnosi.
Non esiste una prevenzione primaria specifica per il tumore della prostata anche se sono note alcune regole comportamentali che possono essere incluse nella vita di tutti i giorni:
- aumentare il consumo di frutta, verdura e cereali integrali e ridurre quello di carne rossa e di cibi ricchi di grassi insaturi. È buona regola mantenere il proprio peso nella norma e mantenersi in forma facendo regolare attività fisica;
- attualmente la maggior parte dei carcinomi della prostata sono diagnosticati prima dello sviluppo dei sintomi attraverso lo screening spontaneo con il dosaggio del PSA e la visita urologica.
L’iter diagnostico del tumore prostatico prevede:
- Dosaggio del PSA, PCA3, PHI (prostate health index);
- Esplorazione digito rettale (visita urologica);
- Biopsia prostatica.
La stadiazione può essere completata con:
- Risonanza magnetica multiparametrica;
- TC addome pelvi con mezzo di contrasto;
- Scintigrafia ossea.
Riguardo al tumore della prostata una dieta troppo ricca di calcio rappresenta un probabile fattore di rischio. Il consumo di alimenti ricchi di licopene come pomodori, pompelmo rosa, anguria, e di selenio, contenuto principalmente nel pesce, rappresentano un probabile fattore protettivo.
Il trattamento del tumore della prostata ha obiettivi diversi a seconda della estensione e aggressività della malattia, della aspettativa di vita del paziente e della presenza di patologia concomitanti che possono rappresentare un rischio di morte superiore a quello della stessa malattia prostatica.
Il paziente con diagnosi di neoplasia prostatica, al fine di selezionare il trattamento adeguato, viene valutato considerando i fattori prognostici legati alla neoplasia:
- stadio clinico;
- grado di Gleason bioptico;
- livelli di PSA;
- età;
- comorbidità;
- aspettativa di vita.
Il tumore della prostata localizzato può essere trattato con approccio chirurgico (la prostatectomia è attualmente il trattamento più utilizzato), radioterapico o di sorveglianza attiva (in accordo con i criteri del programma internazionale PRIAS). Questo approccio comporta il semplice monitoraggio del decorso della malattia valutata con periodiche ripetizioni di dosaggi del PSA, biopsie prostatiche e integrati con risonanza magnetica multiparametrica.
In pazienti eleggibili per un trattamento radicale con finalità di guarigione, la chirurgia Robot Assistita, che ottiene ottimi risultati oncologici, una limitata morbidità perioperatoria, con scarso impatto sulla qualità di vita del paziente, e un più precoce recupero degli outcomes funzionali rispetto alla chirurgia tradizionale.
Nella cura del tumore della prostata un altro approccio diffuso è la radioterapia. La radioterapia si può effettuare in regime ambulatoriale (radioterapia a fasci esterni) oppure attraverso una metodica chiamata brachiterapia durante la quale le sorgenti radioattive vengono impiantate direttamente all’interno della ghiandola prostatica.
La radioterapia può venire utilizzata con intento curativo (radicale), dopo l’intervento chirurgico quando si è in presenza di determinati fattori di rischio che facciano temere una futura ricomparsa locale della malattia (in questo caso viene chiamata radioterapia adiuvante) oppure può essere utilizzata in caso di crescita del PSA (radioterapia di salvataggio).
Con questo tipo di approccio il rischio di deficit erettile non è immediato come avviene dopo l’intervento chirurgico, ma si può presentare dopo mesi o anni dal termine del trattamento radioterapico ed è più frequentemente legato all’età del paziente ed al concomitante uso di terapia ormonale. Il rischio di incontinenza urinaria è invece estremamente raro.
Può inoltre essere utilizzata con intento palliativo per ridurre i sintomi nella malattia localmente avanzata o metastatica.
Chirurgia e radioterapia hanno risultati sovrapponibili nelle fasi iniziali di malattia mentre la radioterapia è consigliata nelle fasi più avanzate oppure in caso di controindicazioni all’intervento chirurgico.
Terapia ormonale del tumore prostatico (anche per tumori della prostata, metastatici o localmente avanzati).
Il testosterone prodotto dai testicoli maschili stimola la crescita del tumore della prostata.
La terapia ormonale cerca di contrastare questa azione rallentando o bloccando la sintesi del testosterone (deprivazione androgenica).
Le indicazioni alla terapia ormonale possono essere:
- forma definitiva di terapia nei tumori metastatici o localmente avanzati; trattamento con “intento neoadiuvante”, prima dell’intervento radicale con l’intento di aumentare la percentuale di negatività dei margini chirurgici e ridurre il volume della ghiandola prostatica da asportare; prima e durante la radioterapia specie nei pazienti con grosso volume tumorale;
- dopo chirurgia o radioterapia curativa, con una durata prolungata o definitiva nei pazienti ad alto rischio per ridurre il rischio che la malattia si possa ripresentare.
Il trattamento ormonale può essere effettuato con strategie diverse:
- asportazione chirurgica di entrambi i testicoli (orchiectomia bilaterale): permette di ottenere i risultati migliori nei tempi più brevi, riducendo in maniera permanente i livelli circolanti del testosterone. Ovviamente è un approccio difficile da accettare psicologicamente. Per questo oggi, a meno che sia il paziente stesso a preferire questa soluzione drastica per non doversi sottoporre continuamente alle cure, l’intervento chirurgico è riservato ai soli casi di urgenza, nei quali occorra abbassare rapidamente i livelli di testosterone per ridurre la compressione di metastasi ossee sul midollo spinale (compressione spinale).
- Terapia farmacologica con diversi tipi di farmaci che riducono i livelli di testosterone nel sangue, quali:
– Agonisti dell’LHRH (o GnRH) (ormone di rilascio delle gonadotropine)- Antagonisti dell’LHRH (o GnRH) (ormone di rilascio delle gonadotropine)- Antiandrogeni
– In base alle caratteristiche del paziente e della malattia, i medici possono prescrivere l’uno o l’altro di questi farmaci isolatamente o associarne due (per esempio gli agonisti dell’LHRH con gli antiandrogeni per prevenire il cosiddetto ‘tumour flare’). La cura può essere proseguita in maniera continua o essere interrotta (terapia intermittente) per brevi periodi, per ridurre l’impatto degli effetti collaterali.
- Analoghi agonisti dell’LHRH (o GnRH) e Antagonisti dell’LHRH (o GnRH).
La secrezione del testosterone è regolata dall’asse ipotalamo-ipofisario, da cui parte la cascata di messaggi che spinge testicoli (e ovaie) a produrre gli ormoni sessuali. Questi farmaci bloccano lo stimolo iniziale a livello dell’ipotalamo e hanno dimostrato di avere lo stesso effetto rispetto alla castrazione chirurgica sui livelli di testosterone circolante.
- Antiandrogeni.
Il testosterone stimola la replicazione delle cellule tumorali della prostata legandosi a specifici recettori che si trovano sulla superficie delle cellule stesse. Gli antiandrogeni sono farmaci che bloccano l’interazione tra l’ormone sessuale maschile e questi recettori, inibendo così la crescita del tumore. Provocano meno disturbi di erezione, ma più dolore a livello mammario rispetto agli agonisti dell’LHRH. Possono essere associati ad altri farmaci nelle prime fasi di trattamento per ridurre l’effetto provocato dal temporaneo aumento della produzione di androgeni (tumour flare) o per tutta la sua durata, per potenziarne l’effetto (blocco androgenico totale). In altri casi invece si possono utilizzare da soli (prima, ma più spesso dopo, l’eventuale intervento). I più comuni sono:
- Ciproterone acetato, Bicalutamide, Flutamide.
Trattamento delle metastasi ossee del tumore prostatico.
L’osso è la sede predominante e a volte la sola sede di metastatizzazione a distanza del tumore della prostata. Il trattamento specifico delle metastasi ossee, con l’obiettivo di controllare il dolore, evitare le complicanze scheletriche ha quindi nel tumore della prostata un ruolo molto importante.
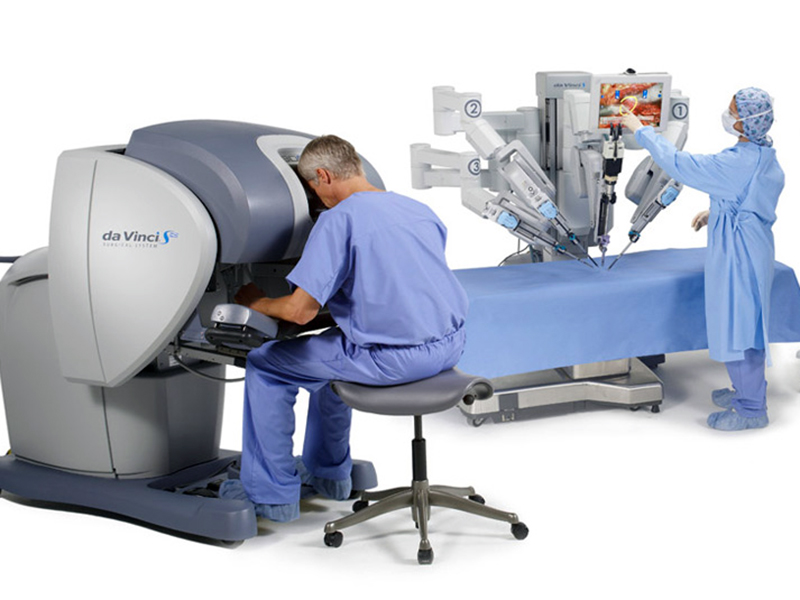
Il Robot Da Vinci.
Il sistema robotico da Vinci consente infatti al chirurgo di controllare strumenti miniaturizzati, posti all’interno dell’addome attraverso piccole incisioni di 1-2cm con una precisione non raggiungibile da nessun’altra tecnica.
- Visione:
Il robot è dotato di una telecamera ad alta definizione che magnifica le immagini del campo operatorio; grazie a queste caratteristiche è possibile distinguere particolari anatomici difficilmente visibili anche ad occhio nudo. - Movimenti:
Il Robot Da Vinci è dotato di strumenti con sistemi di snodo sofisticatissimi che consentono la rotazione a 360° della parte terminale dello strumento: paradossalmente un sistema di snodo ancora migliore dei polsi umani. I movimenti delle mani dell’operatore, vengono riprodotti all’interno del campo operatorio in maniera più precisa ed eliminando il naturale tremore delle mani. Il sistema permette inoltre di scalare i movimenti riducendoli fino al 500% e consentendo quindi delle manovre estremamente fini.
La prima tecnica applicata è la via laparoscopica, che utilizza una visione bidimensionale e strumenti rigidi, ma le difficoltà tecniche dell’intervento non ne hanno permesso una rapida diffusione.
Successivamente, la chirurgia robotica, ed in particolare l’utilizzo del Robot da Vinci®, ha portato la pratica della prostatectomia radicale mininvasiva ad un livello superiore.
Il primo utilizzo del sistema robotico da Vinci® nell’ambito di un intervento di prostatectomia radicale risale al 2000. A partire da quell’anno, i Centri che offrono questo tipo di opzione ai pazienti sono aumentati esponenzialmente in tutto il mondo. Oggi la prostatectomia radicale laparoscopica robotica rappresenta un’alternativa diffusa e consolidata alla classica chirurgia prostatica “a cielo aperto”.
Attraverso la chirurgia robotica il chirurgo non opera con le proprie mani ma manovra un robot a distanza, rimanendo seduto a una console posta all’interno della sala operatoria. Il sistema computerizzato trasmette istantaneamente il movimento delle mani alle braccia robotiche alle quali vengono fissati vari strumenti chirurgici sofisticati quali pinze, forbici e dissettori.
L’intervento di prostatectomia radicale robotica è eseguito in anestesia generale.
Durante l’intervento il paziente è posizionato supino per poter permettere l’accesso del Robot Da Vinci®. Previa incisione periombelicale, si induce il “pneumoperitoneo” ovvero viene insufflata anidride carbonica all’interno della cavità addominale per poter creare sufficiente spazio di lavoro. Successivamente vengono posizionati i trocar o cannule che permettono l’introduzione in addome degli strumenti robotici. Il paziente viene quindi messo in posizione di “Trendelemburg” (testa rivolta verso il basso). Il Robot Da Vinci® viene quindi fissato ai trocar precedentemente posizionati. L’intervento ha una durata variabile da 3 a 4 ore a seconda del tipo di intervento pianificato, durante le quali la prostata viene rimossa completamente insieme alle vescicole seminali. Successivamente è possibile eseguire l’asportazione dei linfonodi pelvici bilateralmente, quando necessario da un punto di vista clinico/oncologico. La vescica viene quindi ricollegata all’uretra in modo tale da ripristinare una continuità delle vie urinarie. Il paziente esce dalla sala operatoria con un catetere vescicale ed un drenaggio che verranno rimossi nei giorni successivi all’intervento.
I vantaggi della chirurgia mini-invasiva (ridotti sanguinamenti, migliori risultati estetici e tutti i vantaggi nel postoperatorio quali ridotto dolore, ridotto tempo di degenza e più rapida ripresa delle attività quotidiane normalmente svolte), si associano nella chirurgia robotica ad una visione tridimensionale magnificata (aumentata fino a 10 volte rispetto alla normale visione del nostro occhio), con un’immagine ferma a garantire la possibilità di eseguire manovre più delicate e complesse.