Ecco qual è il ruolo dell’Infermiere durante la procedura di cardioversione elettrica trans-toracica di un paziente di fibrillazione striale.
Eseguita per la prima volta nella storia dal cardiologo Bernard Lown nel 1963 la “Cardioversione elettrica esterna trans toracica” rappresenta oggi giorno il trattamento più sicuro ed efficace per il trattamento della fibrillazione atriale (FA) persistente e ripristinare il ritmo sinusale. La FA è sicuramente l’aritmia più frequentemente incontrata nella pratica clinica cardiologica; essa è in genere, causa di un significativo peggioramento del compenso emodinamico in pazienti con cardiopatia sottostante e di sintomi disabilitanti anche in pazienti senza significativa cardiopatia organico-strutturale. Come si inserisce l’Infermiere in questo contesto e qual è il suo ruolo?La fibrillazione atriale è riconosciuta attualmente tra le cause maggiori di stroke e la profilassi anticoagulante non ha un’efficacia assoluta. Durante un episodio di fibrillazione atriale, si ha l’assenza di una contrattilità efficace negli atri,che provoca una circolazione anomala del sangue nelle cavità cardiache, in particolare, nelle aritmie superiori alle 48 ore si può verificare la formazione di trombi in alcune parti dell’atrio (auricola); i trombi, successivamente alla ripresa della contrattilità atriale, potrebbero potenzialmente frammentarsi e disseminarsi nel circolo arterioso causando ictus o embolie.
Descrizione e funzione dei defibrillatori.
I cardiovertitori-defibrillatori esterni sfruttano onde elettriche a corrente continua con modalità monofasica o i più recenti con modalità bifasica. La tecnologia di defibrillazione monofasica, messa a punto negli anni ’50, è basata principalmente sulla capacità della forma d’onda monofasica di interrompere la fibrillazione mediante l’erogazione di una scarica. Tale scarica elettrica viene prodotta tra due placche adesive posizionate ai due lati del torace e transita in una sola direzione.
I defibrillatori realizzati negli ultimi anni utilizzano due tipi di forma d’onda monofasica: sinusoidale smorzata ed esponenziale troncata.
L’onda sinusoidale smorzata prevede l’erogazione di elevati livelli di energia (fino a 360 J) con un periodo di crescita esponenziale ed un periodo decrementale ad andamento iperbolico, con corrente a polarità costante. Solo meno di un decennio fa, ricercatori e tecnici hanno iniziato a sviluppare come alternativa la tecnologia bifasica.
A differenza dei dispositivi monofasici nei defibrillatori bifasici la corrente passa tra i due elettrodi prima in una direzione e poi nell’altra. In questo modo la forma d’onda risulta più efficace e consente di raggiungere più rapidamente la defibrillazione, impiegando un’energia più bassa e scariche di minore durata rispetto ai defibrillatori convenzionali. Anche i defibrillatori bifasici utilizzano due tipi di forma d’onda: rettilinea e tronca esponenziale.
L’onda rettilinea bifasica è caratterizzata da una prima fase a corrente costante e da una seconda fase decrementale.
L’intensità della corrente, misurata in Ampere, di entrambe le fasi dipende dall’energia selezionata. La forma d’onda bifasica, nel campo della defibrillazione e della cardioversione elettrica endocavitaria, ha già dimostrato da diversi anni di essere ampiamente superiore all’onda monobasica, tanto da soppiantarla del tutto nelle caratteristiche in dotazione ai cardiovertitori-defibrillatori automatici impiantabili.
Assistenza infermieristica durante cardioversione elettrica programmata.
La preparazione del paziente alla cardioversione elettrica, previa firma del consenso informato alla procedura è di fondamentale importanza e la cui responsabilità spetta anche all’infermiere qualunque sia l’area intensiva in cui opera.
Appena prima della cardioversione elettrica programmata l’infermiere:
- si accerta che il paziente sia a digiuno da almeno 8 ore prima dell’esecuzione della procedura; verifica il buon funzionamento del defibrillatore e la presenza di tutti i dispositivi di emergenza necessari in caso di urgenza: placche adesive o piastre manuali, farmaci sedativi/ ipnoinduttori (se paziente vigile/cosciente), farmaci per le emergenze (ACLS), Pacemaker (PM esterno con fili epicardici o pacing trascutaneo/transvenoso/transesofageo), maschera facciale o TET/LMA (se occorre assistenza ventilatoria), Pallone Ambu o va e vieni + Fonte O2 (se occorre assistenza ventilatoria); monitoraggio emodinamico (ECG, Pressione Arteriosa, Saturazione O2);
- invita il paziente ad assumere una posizione supina e a rimuovere: vestiti, protesi, eventuali cerotti transdermici (possono alterare la conducibilità elettrica) e monili vari;
- verifica il funzionamento del CVP;
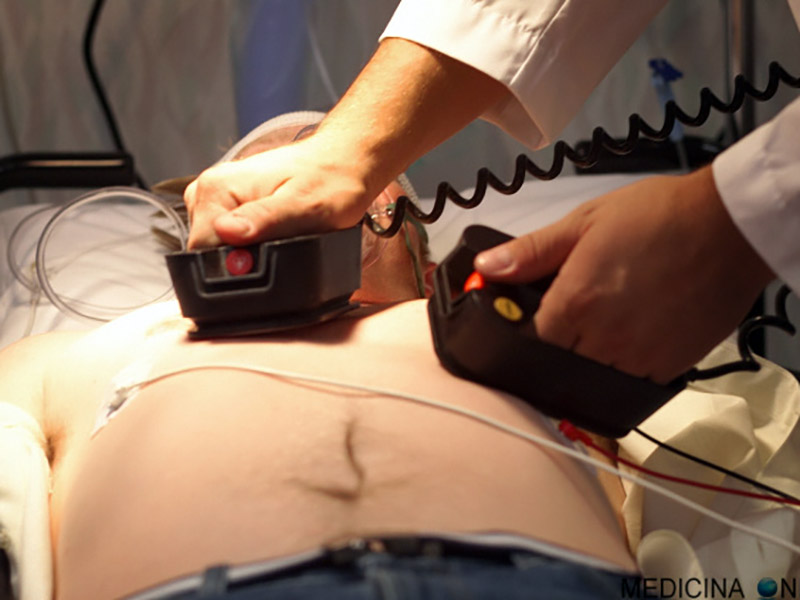
- posiziona le placche adesive o piastre una a destra dello sterno sotto la clavicola al secondo spazio intercostale, l’altra all’incrocio tra il quinto spazio intercostale e la linea ascellare media.

Dopo aver eseguito la sedazione, il cardiologo, presa visione del peso del paziete seleziona la quantità di energia necessaria procedendo con lo shock. Se il ripristino del ritmo sinusale non avviene alla prima scarica, si possono ripetere fino a 3 shock, aumentando progressivamente i Joule. Durante tale operazione si attuano tutte le norme di sicurezza, allontanando qualsiasi fonte infiammabile e mantenendosi a distanza dal paziente durante le scariche.
Accertato il ripristino del ritmo sinusale l’infermiere:
- stampa un ecg a 12 derivazioni;
- continua a monitorare e rilevare costantemente i parametri vitali. Verificare l’assenza di possibili complicanze (emboliche, rientro in fibrillazione atriale o bradi/tachiaritmie);
- ripreso coscienza il paziente dovrà mantenere il digiuno per almeno altre tre ore e rimanere a riposo a letto per 5 ore almeno prima di alzarsi, sempre monitorato.
Solitamente il ripristino del normale ritmo cardiaco si ha nel 75-90% dei casi nelle fibrillazioni atriali di recente insorgenza e nel 90-100% in caso di flutter.

L’efficacia della CVE è determinata da diversi fattori, quali: presenza di cardiopatia, durata della FA, dimensioni dell’atrio sinistro, proteina C reattiva ad alta sensibilità, presenza di sindrome delle apnee notturne, parametri biologici (età, sesso, superficie corporea), utilizzo di farmaci cardioattivi.
Rischi e complicanze della CVE.
I rischi della CVE sono legati essenzialmente alla possibilità di sviluppare aritmie cardiache e al tromboembolismo. Differenti aritmie possono manifestarsi dopo CVE, prevalentemente di tipo bradiaritmico. Tachicardia o fibrillazione ventricolare possono svilupparsi dopo lo shock in caso di ipokaliemia o intossicazione digitalica, possono essere favorite dal pre-trattamento con farmaci della classe Ia, Ic, e III, e non dipendono dalla quantità di energia erogata. La presenza di una FA a bassa risposta ventricolare in assenza di terapia dromotropa negativa, può sottendere la presenza di un disturbo di conduzione atrioventricolare: in questi casi il paziente deve essere attentamente valutato prima della CVE al fine di evitare la comparsa di bradicardie clinicamente rilevanti.
Matteo Pio Cappucci – Infermiere