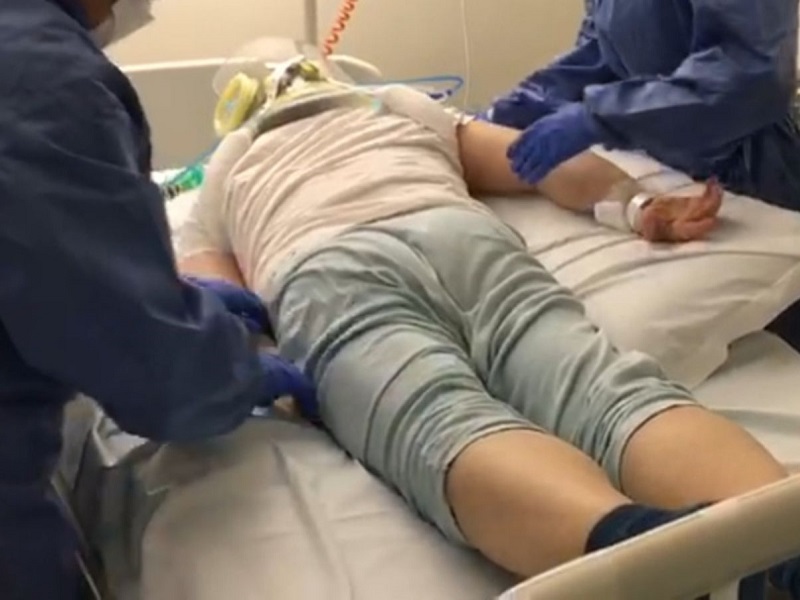
Ecco il perché i Pazienti Critici, tra cui quelli colpiti da COVID-19, vengono posizionati alternativamente proni in Terapia Intensiva.
La posizione prona, detta anche la posizione del nuotatore, prevede il posizionamento del paziente con il lato ventrale verso il basso e la zona dorsale verso l’alto. In una persona sana e autonoma questa posizione diviene facilmente gestibile, ma in un paziente allettato e immobilizzato è necessario l’aiuto di più operatori.
La procedura diventa complicata nel momento in cui si parla di una persona sottoposta a ventilazione meccanica perché oltre allo stato di salute critico sono presenti numerosi devices.
Quali sono le indicazioni alla procedura? Tra esse vi sono grave ipossiemia, inadeguata ossigenazione, insufficienza respiratoria refrattaria alla ventilazione meccanica, ARDS. Gli obiettivi di questa procedura sono caratterizzati dal reclutare degli alveoli precedentemente esclusi, ridistribuire l’acqua extravascolare, mobilizzare le secrezioni, migliorare gli scambi gassosi, facilitare lo svezzamento dalla ventilazione meccanica, migliorare l’ossigenazione del 70-80% dei pazienti con ARDS, diminuire il tasso di mortalità.
Come ogni procedura, la pronazione ha delle controindicazioni che si possono suddividere in relative e assolute: tra le relative abbiamo quelle condizioni per le quali si andranno a valutare il rischio e il beneficio della procedura (instabilità emodinamica, emottisi, tracheostomia recente, grave obesità, recente arresto cardiaco), mentre tra le seconde vi sono quelle per le quali la pronazione sarà esclusa a priori (trauma facciale, ipertensione endocranica, ischemia addominale, instabilità al rachide cervicale).
Oltre alla metodologia manuale c’è la possibilità di usare diversi metodi tra cui l’ausilio Vollmann e il letto automatizzato. Quest’ultimo è un letto molto raro a causa del costo che non giustifica l’utilizzo, mentre il Vollmann è un ausilio in metallo imbottito con delle fibbie che assicurano la testa, il torace e l’addome durante la procedura.
Prima di effettuare la procedura l’infermiere dovrà valutare lo stato neurologico poiché in alcune circostanze è necessario aumentare la sedazione per ottenere il comfort della persona. Inoltre, se la persona ha numerosi devices, l’infermiere sarà responsabile della loro messa in sicurezza, mentre l’operatore che sarà alla testa del paziente sarà quello più esperto, coordinerà gli altri operatori e sarà responsabile del tubo endotracheale.
A posizione effettuata si andrà a valutare ogni singolo distretto corporeo, partendo dalla testa e dal collo che possono essere posizionati contro il ventilatore, in parte opposta o sostenuti da un presidio in poliuretano. Tra le diagnosi infermieristiche riscontrate possono esservi:
- Rischio di compromissione dell’integrità cutanea.
- Rischio di inefficace liberazione delle vie aeree: anche la semplice manovra di broncoaspirazione in questa posizione non è scontata, così come mantenere l’asetticità della procedura.
- Rischio di lesione cervicale.
- Rischio di lesione corneale data dalla pressione che si instaura.
- Compromissione del comfort.
- Rischio di secchezza oculare: in un paziente sedato e curarizzato viene a mancare l’autolubrificazione dell’occhio.
- Rischio di ostruzione meccanica delle vie aeree: quando si mobilizza la testa è opportuno stare attenti a non dislocare il tubo endotracheale.
Gli arti possono essere posizionati in vari modi, ma è importante ricordare che la posizione delle braccia grava principalmente sulle articolazioni scapolo/omerali e quindi si può riscontrare:
- Rischio di lesione articolare: quando si mobilizza l’arto occorre ricordare che il paziente, essendo curarizzato, non ha più il controllo muscolare dell’articolazione e lo stesso operatore in primis potrebbe creare una lesione al paziente.
- Rischio di compromissione dell’integrità cutanea: questa diagnosi è trasversale a tutti i distretti corporei a causa dell’immobilità.
- Rischio di emorragia: a un paziente in terapia intensiva viene sempre incannulata un’arteria e, quando si mobilizza l’arto, è opportuno non dislocare il monitoraggio arterioso.
Per quanto riguarda il torace, l’addome e il bacino, tra le diagnosi si ha il rischio di compromissione dell’integrità cutanea, che può essere prevenuta attraverso l’utilizzo di presidi (soprattutto cuscini) sotto il manubrio sternale e le creste iliache. C’è inoltre il rischio di malnutrizione inferiore al fabbisogno perché potrebbe essere necessario sospendere l’eventuale nutrizione enterale in quanto in questa posizione il paziente non tollera la nutrizione oppure ci può essere ristagno gastrico abbondante. Poi il rischio di aspirazione perché, nel momento in cui si posiziona in maniera prona e c’èun ritardo nello svuotamento gastrico, può esserci la presenza di vomito. In fine il rischio di emorragia perché, oltre a un monitoraggio arterioso, il paziente potrà presentare un catetere venoso centrale e, se quest’ultimo viene posizionato in zona succlavia, il device non sarà più visibile all’infermiere e si potrebbe instaurare un’emorragia misconosciuta.
Per quanto riguarda gli arti inferiori, le articolazioni che risentono di più della pronazione sono la caviglia e il piede in quanto, se non si pone il piede dritto, si avrà un accorciamento del tendine d’Achille e un allungamento dei muscoli anteriori della gamba. Se invece si pone il piede al di fuori del letto, si avrà un aumento della pressione a livello del dorso del piede. In quest’ultimo caso si potrebbe sostenere il piede tramite un cuscino o un rotolo di lenzuolo, ma a ciò conseguirebbe il relativo aumento della pressione a livello dell’alluce e delle ginocchia. Oltre al rischio di compromissione dell’integrità cutanea e di lesione articolare, si avrà anche quello tromboembolico a causa dell’immobilità con il relativo rischio di stasi venosa.
Non è da sottovalutare la reazione emotiva del famigliare, soprattutto in strutture che adottano la politica delle rianimazioni aperte. L’infermiere avrà quindi il compito di informare su quale procedura si andrà a effettuare, ma soprattutto su quali sono gli effetti e le complicanze, come l’edema al volto alla ri-supinazione, così da rendere anche il famigliare partecipe del piano di cura.
In conclusione questa tecnica è complessa, insolita e utilizzata raramente, e molto probabilmente è correlata alla scarsa consapevolezza dell’utilità della manovra, ma anche dei rischi e delle problematiche assistenziali specifiche. C’è un’enorme disponibilità di studi riguardanti gli effetti della manovra sulla funzione respiratoria, ma mancanza assoluta di ricerca sull’assistenza infermieristica al paziente pronato, sia dei rischi sia della prevenzione di questi rischi.
La soluzione per migliorare la fiducia degli operatori, che molto spesso tendono a opporsi o a ritardare l’inizio di nuove procedure per insicurezza, potrebbe essere la realizzazione di procedure condivise, con la messa in atto di laboratori, così da sfatare il mito della procedura complessa. Solo mettendosi alla prova è possibile creare una maggiore consapevolezza dei rischi attraverso la giusta pianificazione.
Pronare il Paziente Critico in Terapia Intensiva: la procedura.
La mobilizzazione del paziente ricoverato in terapia intensiva rappresenta un importante aspetto sia della gestione clinica che di quella infermieristica. Una delle posizioni utilizzate in caso di severe insufficienze respiratorie (ARDS) è la postura prona, ovvero l’esposizione dell’intera superficie dorsale del corpo e la pronazione del paziente attraverso un movimento rotatorio secondo l’asse longitudinale dello stesso.
L’utilizzo della postura prona in terapia intensiva viene dedicata ai pazienti con insufficienza respiratoria acuta e viene adottata per migliorare l’ossigenazione e favorire il drenaggio delle secrezioni.
Le evidenze scientifiche dimostrano come nei pazienti con grave insufficienza respiratoria acuta, quando pronati, si assiste ad un miglioramento dei parametri emogasanalitici e, al ritorno in posizione supina, ad un miglioramento della compliance toraco/polmonare e dell’ossigenazione rispetto al periodo precedente la pronazione.
I meccanismi fisiopatologici sottostanti non sono tutt’ora del tutto chiari, ma pare che l’aumento dell’ossigenazione possa essere spiegato da una variazione regionale della ventilazione/perfusione che si è riscontrata essere più uniformemente distribuita tra le regioni polmonari dorsali e ventrali in posizione prona.
Tutti questi aspetti suggeriscono che la postura prona possa modificare l’evoluzione dell’insufficienza respiratoria incidendo su mortalità, frequenza e durata di altre disfunzioni d’organo e quindi sulla durata della degenza in terapia intensiva.
Quando si deve pronare un Paziente?
Alla luce di questi aspetti, le indicazioni alla pronazione del paziente sono grave ipossiemia, inadeguata ossigenazione, insufficienza respiratoria refrattaria alla ventilazione meccanica e ARDS.
In tutti questi gruppi di pazienti, l’obiettivo è quello di reclutare un maggior numero di alveoli precedentemente esclusi, ridistribuire l’acqua extravascolare, mobilizzare le secrezioni, migliorare gli scambi gassosi, facilitare lo svezzamento dalla ventilazione meccanica, migliorare l’ossigenazione del 70-80% dei pazienti con ARDS e diminuire il tasso di mortalità.
Ci sono anche delle controindicazioni alla pronazione.
Tuttavia, come per ogni procedura, la pronazione possiede delle controindicazioni, che si possono suddividere in:
- Relative: instabilità emodinamica, emottisi, tracheostomia recente, grave obesità, recente arresto cardiaco.
- Assolute: trauma facciale, ipertensione endocranica, ischemia addominale, instabilità al rachide cervicale.
Pronazione ed integrità cutanea.
Uno dei molteplici aspetti da tenere in considerazione quando si prona un paziente è la protezione della sua integrità cutanea, in quanto questa particolare postura da un lato annulla la pressione esercitata dal piano di giacenza su tutta la superficie dorsale del corpo, contribuendo alla prevenzione ed alla cura delle lesioni da pressione a carico delle zone solitamente più a rischio (calcagni, sacro, gomiti, scapole, occipite), mentre dall’altro espone alcune zone della superficie ventrale del corpo normalmente non a rischio di lesioni (creste iliache, seno/sterno, ginocchia e gli zigomi in base alla posizione del volto), alla possibilità di insorgenza di piaghe da decubito.
Oltre alla diminuzione del rischio di lesioni da decubito nei distretti solitamente interessati, il cambiamento frequente di postura si è rivelato molto efficace anche per la prevenzione di retrazioni tendinee, muscolari e danni alle strutture articolari, in quanto un paziente lasciato a lungo nella medesima posizione può sviluppare contratture e/o anchilosi alle articolazioni che potrebbero condizionare la ripresa dell’attività motoria una volta superata la fase acuta.
Per questo motivo durante la mobilizzazione del paziente critico è necessario porre molta attenzione ad evitare movimenti impropri degli arti e posizioni scorrette che potrebbero causare danni a carico del sistema vascolare e/o microtraumatismi articolari.
In particolare, una maggiore attenzione deve essere riservata alla mobilizzazione dei pazienti sedati e curarizzati, in quanto non hanno reazioni di nessun tipo e non possono segnalare lo stress; per questo motivo i movimenti vanno eseguiti con delicatezza e rispettando la conformazione anatomica.
Infine, un aspetto che non deve essere sottovalutato, è rappresentato dalla reazione emotiva del famigliare, soprattutto in strutture che adottano la politica delle terapie intensive aperte.
L’infermiere avrà quindi il compito di informare su quale procedura si andrà ad effettuare, ma soprattutto su quali sono gli effetti e le complicanze (come l’edema al volto alla ri-supinazione), in modo tale da rendere anche il famigliare partecipe del piano di cura del paziente.
Pronazione Paziente Critico in Terapia Intensiva: la procedura esatta.
Per quanto concerne le manovre di pronazione, queste devono essere sempre effettuate in condizioni di sicurezza, con adeguato personale e monitoraggio. Una volta decisi i movimenti da eseguire, si valuterà il numero di persone necessario ad effettuare l’intervento.
La preparazione del paziente e del relativo materiale utile alla procedura:
- Esecuzione delle attività medico/infermieristiche non eseguibili in posizione prona
Informazione del paziente contattabile e valutazione sulla necessità di sedare il paziente o supplementare la sedazione. - Verifica della tenuta dei cerotti (e loro cambio se necessario) in modo da ottenere un ottimo ancoraggio alla cute e la stabilità durante la rotazione.
- Verifica che ciascuno dei deflussori, tubi, drenaggi, siano sufficientemente lunghi da consentire la rotazione del paziente; in caso contrario organizzare il prolungamento di quelli indispensabili o disconnettere temporaneamente quelli non indispensabili
- È preferibile non disconnettere il paziente dal ventilatore durante la manovra e si consiglia di mantenere almeno un sistema di monitoraggio.
- Pulizia e chiusura degli occhi per non incorrere in danni della cornea e/o della congiuntiva.
- Svuotare lo stomaco (se il paziente ha in corso una nutrizione enterale) per evitare episodi di vomito durante la procedura. Una volta eseguita, la nutrizione enterale può essere proseguita.
- Aspirare le secrezioni bronchiali.
- Preparazione dei presidi/supporti utili al posizionamento del paziente al termine della rotazione.
- Scelta del numero di persone necessarie per eseguire la manovra di rotazione in base al paziente (peso, drenaggi, CVC, ecc.) e dal tipo di superficie (alcuni tipi di letto permettono la pronazione con soli 3 operatori).
Rotazione del paziente in quattro tempi:
- Allineare il paziente sul letto con le braccia lungo i fianchi.
- Spostare il paziente sul bordo del letto controlateralmente al senso di rotazione
- Iniziare la rotazione sollevando leggermente il tronco e il bacino per consentire il passaggio del braccio che si trova tra il corpo del paziente ed il piano di giacenza
- Recuperare il braccio e completare la rotazione coricando il paziente in posizione prona
- Posizionamento del paziente con dei presidi da posizionare uno sotto la testa, uno a livello del manubrio dello sterno e uno a livello delle creste iliache. I presidi devono essere morbidi e di circa 15/20 cm di altezza
- Ripristinare il monitoraggio preesistente e ricollegare tutte le vie e i drenaggi precedentemente disconnessi
- Durante questa procedura vanno adottati alcuni particolari accorgimenti:
- La cannula tracheale non deve mai poggiare sul materasso.
- L’orecchio appoggiato non deve essere piegato.
- I genitali devono essere sempre ben posizionati.
Anna Arnone – Infermiera
Sitografia.
Bibliografia.
- Adamini I., Vecla E. La pronazione. Congresso Nazionale ANIARTI
- Flaatten H., Aardal S., Hevroy O. Improved oxygenation using the prone position in patients with ARDS. Acta Anaesthesiologica Scandinavica 1998; 42: 329-334
- Gattinoni L., Tognoni G., Brazzi L., latini R. Ventilation in the prone position. The Prone-Supine Study Collaborative Group. Lancet 1997; 350:815
- Pelosi, Tubiolo D., Mascheroni D., Vicardi P., Crotti S., Valenza F., Gattinoni L. Effects of the prone position on respiratory mechanics and gas exchange during acute lung injury. Am J Resp Crit Care Med 1998; 157: 387-393
- Servillo G., Roupie E., De Robertis E., Rossano F., Lemaire F., Tufano R. Effects of ventilationin ventral decubitus position on respiratory mechanics in adult respiratory distress syndrome. Intensive Care Med 1997; 23: 1219-1224
_________________________
AVVISO!
- Per chi volesse commentare questo servizio può scrivere a redazione@assocarenews.it
- Iscrivetevi al gruppo Telegram di AssoCareNews.it per non perdere mai nessuna informazione: LINK
- Iscrivetevi alla Pagina Facebook di AssoCareNews.it: LINK
- Iscrivetevi al Gruppo Facebook di AssoCareNews.it: LINK
Consigliati da AssoCareNews.it:
- Visita il Gruppo Facebook di Luca Spataro: Avvisi & Concorsi OSS
- Visita la Pagina Facebook di Luca Spataro: OSS News